Reconnection Equilibre Harmonie
Quand le corps retrouve son harmonie
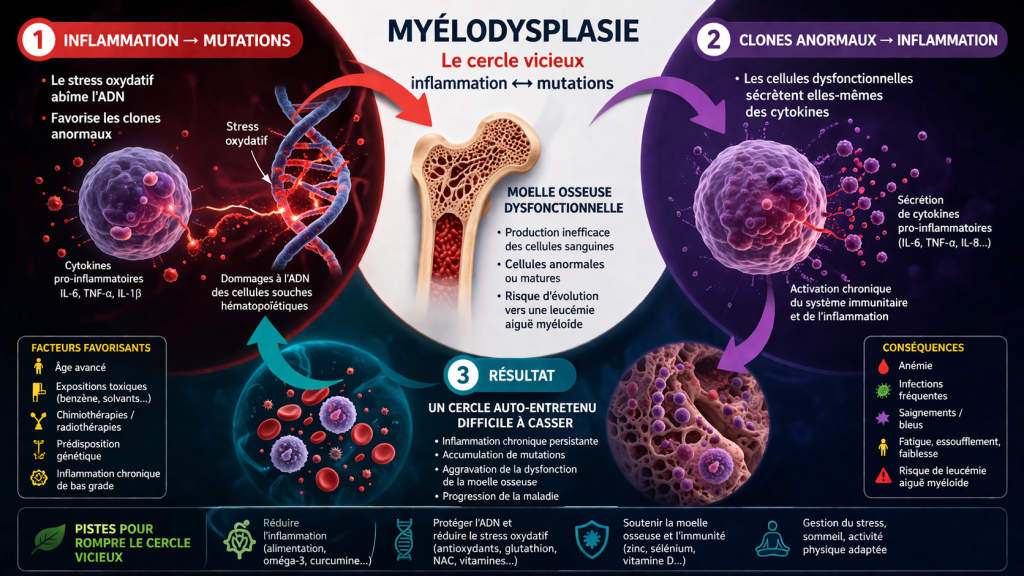
Inflammation de bas grade et myélodysplasie
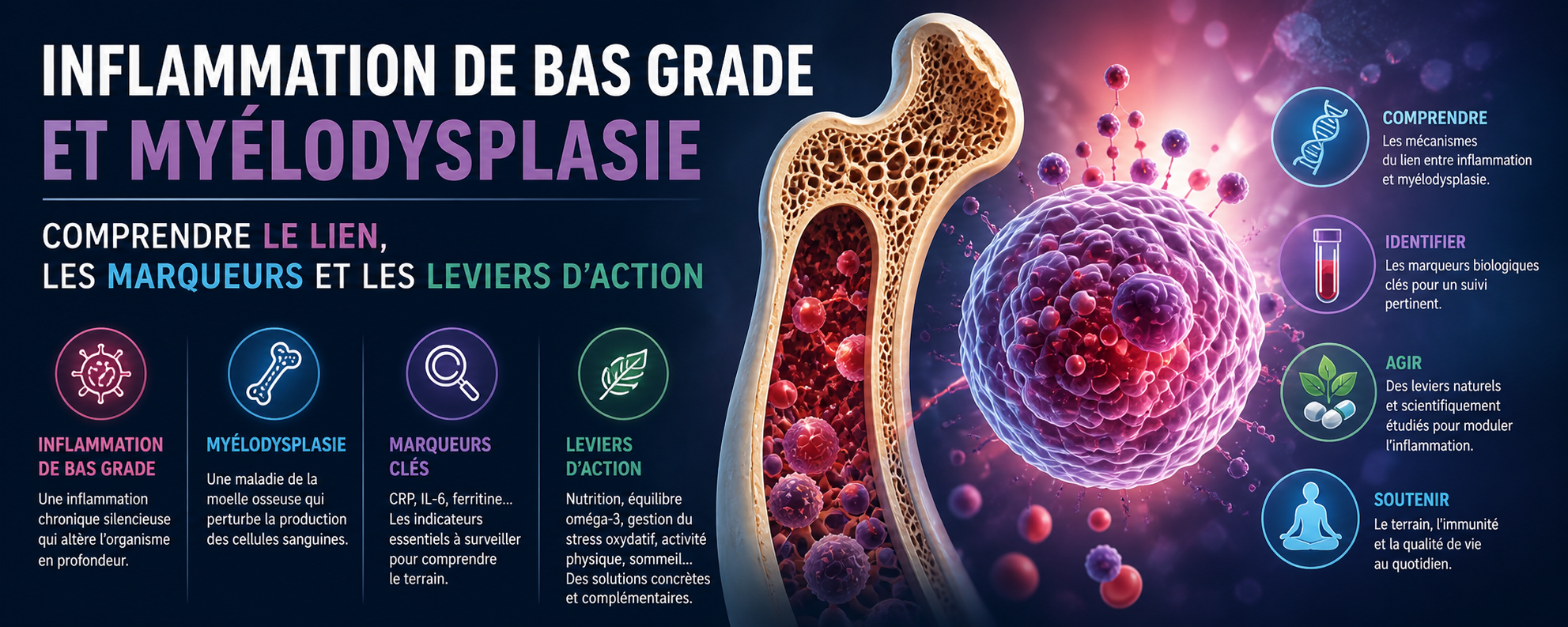
Inflammation de bas grade et myélodysplasie : comprendre le lien, les marqueurs et les leviers d’action
Introduction
L’augmentation des maladies chroniques et hématologiques a mis en lumière un acteur discret mais central : l’inflammation chronique de bas grade.
Longtemps sous-estimée, elle est aujourd’hui reconnue comme un facteur clé dans de nombreuses pathologies, y compris les syndromes myélodysplasiques.
Mais quel est réellement le lien entre ces deux phénomènes ? Peut-on agir dessus ?
Inflammation de bas grade : un feu silencieux
Contrairement à une inflammation aiguë, l’inflammation de bas grade est :
- persistante
- peu symptomatique
- biologiquement discrète (CRP légèrement élevée)
Elle se caractérise par une production chronique de cytokines pro-inflammatoires comme :
- TNF-α
- IL-6
- IL-1β
Ces molécules jouent un rôle central dans la dérégulation de l’organisme .
À long terme, cette inflammation favorise :
- stress oxydatif
- altération des tissus
- dérèglement immunitaire
- augmentation du risque de cancer
Myélodysplasie : une maladie influencée par l’inflammation
Les syndromes myélodysplasiques sont caractérisés par :
- une production inefficace des cellules sanguines
- une dysfonction de la moelle osseuse
- un risque d’évolution vers une leucémie aiguë myéloïde
Les recherches montrent que :
- les patients présentent des niveaux élevés de cytokines inflammatoires (IL-6, TNF-α, IL-8)
- ces cytokines perturbent directement l’hématopoïèse
Qu’est-ce que la myélodysplasie ?
La syndrome myélodysplasique correspond à un ensemble de maladies où la moelle osseuse produit des cellules sanguines anormales, inefficaces ou insuffisantes.
Cela peut évoluer vers une leucémie aiguë myéloïde dans certains cas.
Le cercle vicieux inflammation ↔ myélodysplasie
1. Inflammation → mutations
- Le stress oxydatif abîme l’ADN
- Favorise les clones anormaux
2. Clones anormaux → inflammation
- Les cellules dysfonctionnelles sécrètent elles-mêmes des cytokines
3. Résultat
un cercle auto-entretenu difficile à casser
Les marqueurs biologiques clés à surveiller
Bilan inflammatoire
- CRP ultrasensible (hs-CRP)
- fibrinogène
- ferritine
Cytokines (plus spécialisés)
- IL-6
- TNF-α
L’IL-6 est une cytokine centrale dans la régulation inflammatoire et la production des cellules sanguines
Approches thérapeutiques : vision intégrative
Important : ce qui suit n’est pas un traitement médical, mais une approche de terrain complémentaire.
1. Axe majeur : rééquilibrage oméga-3 / oméga-6
Pourquoi ?
- Les oméga-3 ont un effet anti-inflammatoire
- Les oméga-6 (en excès) favorisent l’inflammation
L’objectif : ratio proche de 1:3 (et non 1:15 occidental)
Effets attendus :
- ↓ IL-6
- ↓ TNF-α
- ↓ inflammation systémique
2. Alimentation anti-inflammatoire
À favoriser :
- poissons gras (EPA/DHA)
- légumes riches en polyphénols
- curcuma (curcumine biodisponible et liposomale)
- thé vert
- fruits rouges
À limiter :
- sucres rapides
- aliments ultra-transformés
- excès d’oméga-6
3. Soutien mitochondrial et anti-oxydant
Objectif : réduire le stress oxydatif impliqué dans les mutations
Pistes étudiées :
- glutathion
- N-acétyl-cystéine (NAC)
- coenzyme Q10
- vitamine C (à adapter selon contexte)
4. Modulation métabolique (approche avancée)
Inspirée de travaux en cancérologie métabolique :
- réduction de la glycémie
- amélioration de la sensibilité à l’insuline
- parfois approche cétogène (à encadrer)
5. Réduction de l’inflammation systémique globale
Souvent négligé mais essentiel :
- sommeil profond
- gestion du stress
- activité physique modérée
L’exercice régule aussi certaines cytokines de manière bénéfique
Ce qu’il faut absolument comprendre
Cette approche peut :
- améliorer le terrain inflammatoire
- soutenir l’organisme
Mais ne remplace pas :
- suivi hématologique
- traitements validés
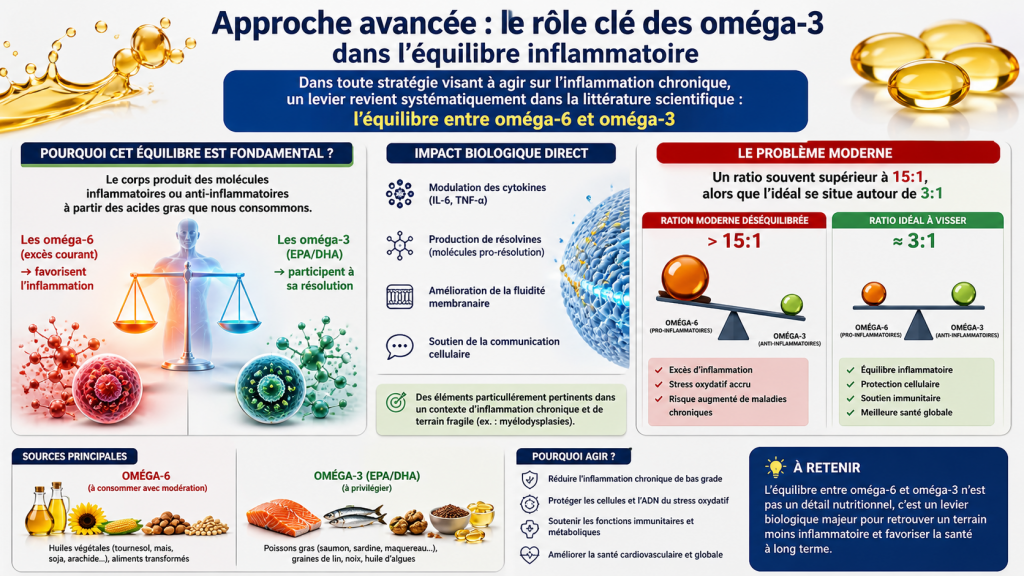
Approche avancée : le rôle clé des oméga-3 dans l’équilibre inflammatoire
Dans toute stratégie visant à agir sur l’inflammation chronique, un levier revient systématiquement dans la littérature scientifique :
l’équilibre entre oméga-6 et oméga-3
Pourquoi cet équilibre est fondamental ?
Le corps produit des molécules inflammatoires ou anti-inflammatoires à partir des acides gras que nous consommons.
- Les oméga-6 (excès courant) → favorisent l’inflammation
- Les oméga-3 (EPA/DHA) → participent à sa résolution
Le problème moderne :
un ratio souvent supérieur à 15:1, alors que l’idéal se situe autour de 3:1 Faire un test & équilibrage
Impact biologique direct
Les oméga-3 interviennent sur plusieurs mécanismes clés :
- modulation des cytokines (IL-6, TNF-α)
- production de résolvines (molécules pro-résolution)
- amélioration de la fluidité membranaire
- soutien de la communication cellulaire
Des éléments particulièrement pertinents dans un contexte de dérèglement de la moelle osseuse comme les syndromes myélodysplasiques
Le problème des oméga-3 classiques
Tous les compléments ne se valent pas.
Les limites fréquentes :
- oxydation des huiles
- dosage insuffisant en EPA/DHA
- absence de mesure réelle dans l’organisme
Résultat :
beaucoup de personnes pensent être “complémentées”… sans réel effet biologique
Une approche différente : la mesure et la précision
Certaines approches modernes ne se contentent plus de supplémenter :
elles cherchent à mesurer et corriger précisément le terrain lipidique.
C’est là qu’interviennent des solutions proposées par des entreprises comme Zinzino.
Le concept clé : personnalisation biologique
L’approche repose sur 3 piliers :
1. Mesurer
- analyse du profil en acides gras
- évaluation du ratio oméga-6 / oméga-3
2. Corriger
- apport ciblé en EPA/DHA de haute qualité
3. Vérifier
- nouveau test après quelques mois
Une logique proche de la médecine fonctionnelle
Pourquoi c’est particulièrement pertinent ici ?
Dans un contexte d’inflammation chronique et de terrain fragile :
- chaque levier compte
- la précision devient essentielle
L’équilibrage lipidique peut agir comme un “réglage de fond” biologique
Retour terrain
“Ce qui m’a marqué, ce n’est pas juste de prendre des oméga-3…
c’est de voir noir sur blanc mon déséquilibre, puis son amélioration.”
Positionnement clair
Cette approche :
- agit sur le terrain inflammatoire
- peut soutenir les fonctions cellulaires
mais ne constitue pas un traitement des maladies comme les syndromes myélodysplasiques
“À ce niveau, il ne s’agit plus simplement de se supplémenter…
mais de piloter son équilibre biologique avec précision.”
Programme 30 jours
Réduire l’inflammation et soutenir la moelle osseuse
Approche : science + espoir + passage à l’action
Philosophie du programme
Ce programme repose sur 3 piliers :
- Réduire l’inflammation chronique
- Limiter le stress oxydatif et protéger l’ADN
- Restaurer un terrain métabolique favorable
Inspiré des travaux en immunologie et en cancérologie métabolique.
SEMAINE 1 — “CALMER LE FEU”
Objectif :
Diminuer rapidement l’inflammation de bas grade
Chaque matin
- Eau tiède + citron
- 10 min respiration lente (cohérence cardiaque)
Alimentation
- STOP :
- sucres raffinés
- aliments ultra-transformés
- GO :
- légumes verts
- poissons gras (sardine, maquereau)
Compléments (base)
Témoignage
“Au bout de 10 jours, j’ai senti une différence sur la fatigue et les douleurs diffuses. Ce n’est pas spectaculaire… mais c’est réel.”
C’est typique : l’inflammation baisse progressivement, pas brutalement
SEMAINE 2 — “PROTÉGER ET RÉPARER”
Objectif :
Réduire le stress oxydatif et soutenir l’ADN
Ajouts
- N-acétyl-cystéine (NAC)
- Vitamine C (fractionnée)
- Zinc
Focus scientifique
Le stress oxydatif est un moteur clé :
- mutations cellulaires
- dérèglement de la moelle
Ajout quotidien
- 20 min marche lente ou soleil
régule les cytokines inflammatoires
Témoignage
“J’ai commencé à retrouver un peu d’énergie mentale. Moins de brouillard, plus de clarté.”
SEMAINE 3 — “RÉÉQUILIBRER LE TERRAIN”
Objectif :
Agir sur le métabolisme et l’immunité
Ajustement alimentaire
- Réduction glucides rapides
- Fenêtre alimentaire (12–14h de jeûne nocturne)
Ajouts possibles
- Berbérine (sensibilité à l’insuline)
- Magnésium (stress + inflammation)
Pourquoi ?
Un terrain métabolique instable :
- nourrit l’inflammation
- favorise les anomalies cellulaires
Témoignage
“Ce qui m’a surpris, c’est la stabilité… moins de pics, moins de coups de fatigue.”
SEMAINE 4 — “CONSOLIDER ET STABILISER”
Objectif :
Installer des effets durables
Routine complète
- Oméga-3 maintenus
- Alimentation anti-inflammatoire stable
- Activité physique douce régulière
Travail mental
- Visualisation (5 min/jour)
- Réduction du stress chronique
Témoignage
“Je ne parle pas de guérison… mais j’ai repris une forme de contrôle.”
Et ça, psychologiquement, c’est énorme
STRUCTURE JOUR TYPE
Matin
- Hydratation
- Oméga-3
- Respiration
Midi
- repas anti-inflammatoire
- légumes + protéines + bons lipides
Après-midi
- marche / activité douce
Soir
- repas léger
- magnésium
- sommeil prioritaire
Marqueurs à suivre
- CRP ultrasensible
- Ferritine
- Numération sanguine complète
Objectif : suivre la tendance, pas un chiffre isolé
POINT ESSENTIEL
Ce programme peut :
- améliorer le terrain inflammatoire
- soutenir l’organisme
mais ne remplace PAS :
- suivi médical
- traitements hématologiques
“Ce n’est pas une solution miracle.
Mais c’est une stratégie.
Et parfois… une stratégie change une trajectoire.”
Conclusion
Le lien entre inflammation de bas grade et myélodysplasie est aujourd’hui clairement établi :
- l’inflammation favorise l’apparition et la progression
- la maladie entretient l’inflammation
- un cercle biologique complexe
La stratégie la plus pertinente n’est pas unique, mais globale et multi-leviers :
- nutrition
- équilibre lipidique
- gestion du stress oxydatif
- modulation immunitaire
Microbiote intestinal : au cœur des maladies modernes
Dysbiose, SIBO, intestin irritable, diabète… comprendre et réparer
Le microbiote intestinal n’est plus un simple sujet de recherche émergent : il est aujourd’hui reconnu comme un organe à part entière, impliqué dans l’immunité, le métabolisme, le cerveau et l’inflammation.
Lorsqu’il se dérègle — phénomène appelé dysbiose — les conséquences peuvent être systémiques et profondes.
1. Comprendre la dysbiose : le point de départ
La dysbiose intestinale correspond à un déséquilibre du microbiote : perte de diversité, prolifération de bactéries pathogènes et altération des fonctions métaboliques
Elle entraîne :
- baisse des acides gras à chaîne courte (butyrate)
- inflammation chronique de bas grade
- hyperperméabilité intestinale (“leaky gut”)
- dérèglement immunitaire
C’est le terrain commun à la majorité des pathologies digestives… et même métaboliques.
2. Les grandes maladies liées au microbiote
SIBO (Small Intestinal Bacterial Overgrowth)
- Surcroissance bactérienne dans l’intestin grêle
- Symptômes : ballonnements, gaz, diarrhée ou constipation
Le microbiote y devient anormalement dense (≥10⁵ CFU/ml)
Le SIBO est souvent la cause cachée de nombreux troubles digestifs.
Syndrome de l’intestin irritable (SII)
- 5 à 10 % de la population mondiale
- Fortement associé à une dysbiose et à l’axe intestin-cerveau
On observe :
- réduction de bactéries bénéfiques (Lactobacillus, Bifidobacterium)
- inflammation légère mais chronique
- hypersensibilité intestinale
Maladies inflammatoires de l’intestin (MICI)
Incluent :
- maladie de Crohn
- rectocolite hémorragique
Associées à :
- perte de diversité microbienne
- baisse des bactéries anti-inflammatoires
Hyperperméabilité intestinale (“leaky gut”)
Conséquence directe de la dysbiose :
- ouverture des jonctions serrées intestinales
- passage de toxines et bactéries
Liée à :
- inflammation
- maladies auto-immunes
- fatigue chronique
Diabète de type 2
Le microbiote influence :
- la sensibilité à l’insuline
- le stockage des graisses
Certaines signatures microbiennes sont associées au diabète (altération métabolique globale)
Intoxications alimentaires & infections
Une gastro-entérite peut :
- détruire une partie du microbiote
- déclencher un SII post-infectieux
Lien clairement identifié entre infection et troubles chroniques
Maladie cœliaque
- Réaction immunitaire au gluten
- Microbiote altéré avant même l’apparition de la maladie
Diverticulite
- Inflammation des diverticules du côlon
- Associée à une dysbiose et à une alimentation pauvre en fibres
Sclérodermie
Maladie auto-immune avec :
- troubles digestifs fréquents
- altération du microbiote intestinal
Constipation chronique
- Souvent liée à une flore pauvre en bactéries productrices de méthane
- Ralentissement du transit
3. Le mécanisme clé : l’axe intestin–cerveau
Le microbiote agit sur :
- le système nerveux
- les neurotransmetteurs
- l’inflammation cérébrale
👉 Ce lien explique :
- anxiété
- fatigue
- troubles cognitifs
4. L’alimentation thérapeutique du microbiote
La science est claire : l’alimentation est le levier principal de reconstruction du microbiote

Les aliments réparateurs
Fibres prébiotiques
- légumes verts
- poireaux, oignons, ail
- topinambour
Nourrissent les bonnes bactéries
Aliments fermentés
- choucroute
- kéfir
- yaourt nature
Apport direct de bactéries bénéfiques
Graisses anti-inflammatoires
- oméga-3 (poissons gras)
- huile d’olive
Polyphénols
- fruits rouges
- thé vert
- cacao
Favorisent la diversité microbienne
Les aliments à éviter
- sucres raffinés
- ultra-transformés
- alcool
- excès de gluten et produits industriels
Favorisent la dysbiose et l’inflammation
Cas particulier : SIBO et FODMAPs
- Les FODMAPs fermentent rapidement
- Peuvent aggraver les symptômes
Une approche temporaire pauvre en FODMAP peut être utile
5. Restaurer la barrière intestinale
Objectif : “reboucher les trous” de l’intestin
Stratégies :
- glutamine
- zinc
- oméga-3
- polyphénols
- réduction du stress
6. Une approche globale indispensable
Les études modernes montrent que :
- antibiotiques seuls = efficacité limitée
- alimentation + microbiote = clé durable
Le microbiote influence :
- immunité
- métabolisme
- inflammation
- santé mentale
Conclusion : réparer le terrain avant tout
Toutes ces pathologies — du SIBO au diabète — partagent un socle commun :
un microbiote déséquilibré + une barrière intestinale fragilisée
La solution n’est donc pas uniquement symptomatique…
mais écologique et systémique.
Références scientifiques
- Napolitano et al., Gut Dysbiosis in IBS, 2023
- Šuran et al., IBS and SIBO microbiota, 2026
- Saffouri et al., Nature Communications, 2019
- Takakura et al., Frontiers in Psychiatry, 2020
- Velasco-Aburto et al., Nutrition & SIBO, 2025
- Knez et al., Diet & microbiota, 2024
- INRA / Médecine Sciences (microbiote & SII)
Protocole Santé Cellulaire équilibre Oméga-3

Protocole Santé Cellulaire : pourquoi votre équilibre en Oméga-3 change tout
“On vous a menti sur votre santé… et tout commence dans vos cellules”
Aujourd’hui, une grande partie des déséquilibres modernes ne commencent pas dans un organe…
mais au cœur même de votre corps : la cellule.
Fatigue chronique, inflammation silencieuse, troubles cognitifs, dérèglements métaboliques…
Ces signaux ont souvent une origine commune :
Un déséquilibre profond entre oméga-6 et oméga-3
Vous mangez “correctement”.
Vous faites attention.
Peut-être même que vous prenez des compléments…
Et pourtant…
Fatigue.
Inflammation.
Brouillard mental.
Douleurs inexpliquées.
Et si le problème n’était pas ce que vous faites…
Mais ce que personne ne vous a jamais expliqué ?
Le vrai problème : une inflammation silencieuse
Notre alimentation moderne est massivement déséquilibrée.
Trop riche en oméga-6 (huiles transformées, produits industriels),
et dramatiquement pauvre en oméga-3 essentiels.
Résultat :
- inflammation chronique de bas grade
- perturbation des membranes cellulaires
- communication cellulaire altérée
Or, les oméga-3 jouent un rôle fondamental :
- ils structurent les membranes cellulaires
- régulent les signaux inflammatoires
- influencent directement l’expression des gènes
Les études montrent que les acides gras EPA et DHA participent à la réduction de l’inflammation et à la régulation des fonctions cellulaires essentielles
Oméga-3 : bien plus qu’un simple complément
Les oméga-3 ne sont pas un “plus”…
Ce sont des nutriments essentiels que votre corps ne sait pas fabriquer
Trois formes principales existent :
- EPA → anti-inflammatoire, cardiovasculaire
- DHA → cerveau, vision, système nerveux
- ALA → végétal (faible conversion en EPA/DHA)
Les bénéfices validés par la science
1. Santé cardiovasculaire
Les oméga-3 contribuent à :
- réduire les triglycérides
- améliorer la circulation
- diminuer la pression artérielle
Ils participent à la réduction du risque cardiovasculaire et à la régulation lipidique
2. Cerveau et cognition
Le DHA est un composant majeur du cerveau.
- amélioration de la mémoire
- meilleure concentration
- soutien cognitif
Des études montrent un lien entre apport en DHA et performances cognitives
3. Réduction de l’inflammation
C’est LE point clé.
Les oméga-3 :
- inhibent les médiateurs inflammatoires
- modulent le système immunitaire
- améliorent les pathologies chroniques
Leur action anti-inflammatoire est aujourd’hui bien documentée
4. Santé globale et longévité
Les recherches suggèrent un impact sur :
- vieillissement cellulaire
- maladies neurodégénératives
- équilibre métabolique
Les oméga-3 interviennent dans de nombreux processus biologiques fondamentaux
Mais tous les oméga-3 ne se valent pas
C’est ici que tout se joue. Un bon produit doit garantir :
1. Un équilibre réel oméga-6 / oméga-3
Le ratio idéal est proche de 1:1 à 3:1, alors que l’alimentation moderne dépasse souvent 15 à 35:1.
2. Une forme biodisponible
Triglycérides naturels > formes éthyl-esters
3. Une pureté irréprochable
Sans métaux lourds ni oxydation
4. Une stabilité optimale
Les oméga-3 sont très sensibles à l’oxydation
Pourquoi un protocole complet fait la différence
Un simple complément isolé ne suffit pas toujours.
Un protocole intelligent agit sur plusieurs axes :
1. Correction du ratio lipidique
→ rééquilibrer l’organisme en profondeur
2. Protection antioxydante
→ éviter l’oxydation des lipides
3. Soutien cellulaire global
→ optimiser les fonctions biologiques
L’approche moderne : mesurer pour optimiser
Aujourd’hui, une approche innovante consiste à :
mesurer votre équilibre en acides gras
Pourquoi ?
Parce que chaque organisme est différent.
Ce qui fonctionne pour l’un… ne fonctionne pas forcément pour l’autre.
Conclusion : reprendre le contrôle de votre santé
Vous pouvez :
- continuer à subir les déséquilibres modernes
- ou agir à la source
Au niveau cellulaire
Car c’est là que tout commence.
À retenir
✔ Les oméga-3 sont essentiels à la vie
✔ Leur déficit est massif dans la population
✔ Leur impact est global (cœur, cerveau, inflammation)
✔ La qualité et le ratio sont déterminants
La science est claire
Les recherches montrent que :
- les oméga-3 réduisent les marqueurs inflammatoires
- améliorent la santé cardiovasculaire
- soutiennent les fonctions cognitives
- influencent l’expression des gènes
Ce n’est pas du marketing.
C’est de la biologie.
OÙ TROUVER LE MEILLEUR OMÉGA-3 ET POURQUOI ?
Étape 1 : Equilibrer
Équilibrez vos niveaux d’oméga-3
BalanceOil+ | Soutient les fonctions normales du cœur et du cerveau, car il contient des EPA et des DHA.
La composition des omégas
– Oméga-3 2 500 mg
– EPA 1 300 mg
– DHA 700 mg
– DPA 150 mg
– Oméga-7 700 mg
Étape 2 : Restaurer
Nourrissez votre microbiote
ZinoBiotic+ | Favorise un transit intestinal normal car il contient des fibres de grains d’avoine.
– Issu de sources naturelles
– Mélange d’amidon résistant de 8 fibres alimentaires
– Bêta-glucanes d’avoine
– Inuline
– Enveloppe de psyllium
Étape 3 : Soutenir
Stimulez votre système immunitaire
Xtend | Contribue à une fonction musculaire et osseuse normale car il contient de la vitamine D, K et du zinc. un complément multi-immunitaire, une fusion de 23 vitamines, minéraux et phytonutriments.
Voyez ici sans tarder ! Cliquez sur l’image ci-dessous pour découvrir le meilleur pour votre équilibre cellulaire !
La rectocolite hémorragique et inflammation de bas grade
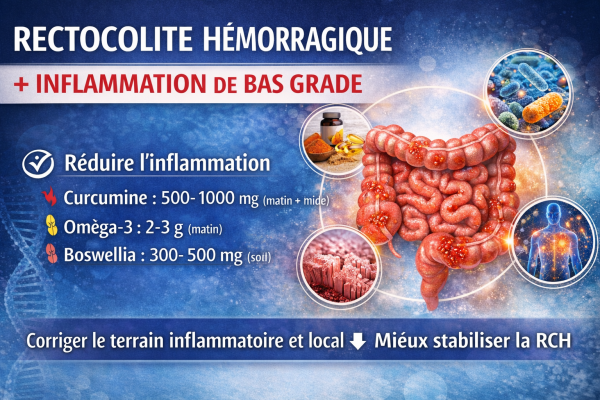
RCH et inflammation de bas grade : comprendre le terrain pour mieux agir
La rectocolite hémorragique (RCH) est une maladie inflammatoire chronique du côlon caractérisée par une inflammation continue de la muqueuse intestinale, associée à des ulcérations, des saignements et des troubles digestifs sévères.
Mais au-delà de l’inflammation locale, la science moderne montre que cette pathologie s’inscrit dans un déséquilibre systémique plus large : l’inflammation de bas grade.
👉 Comprendre ce lien est essentiel pour optimiser la prise en charge.
1. Inflammation de bas grade : un terrain clé
L’inflammation de bas grade est une inflammation chronique, diffuse et silencieuse caractérisée par une activation immunitaire persistante.
Elle est impliquée dans :
- maladies métaboliques
- maladies auto-immunes
- maladies digestives chroniques
👉 Dans les MICI, elle persiste même en rémission clinique.
➡️ Une étude (Vivinius-Nébot et al.) montre :
- persistance d’une inflammation intestinale de bas grade
- augmentation de la perméabilité intestinale
- altération de la barrière muqueuse
2. Physiopathologie de la RCH : une inflammation systémique + locale
1. Dysfonction immunitaire
La RCH est liée à une réaction excessive du système immunitaire contre le microbiote intestinal
- activation des lymphocytes T
- production de cytokines inflammatoires (TNF-α, IL-1β)
- inflammation chronique de la muqueuse
👉 Le TNF-α est retrouvé élevé même hors poussées
2. Dysbiose intestinale
Le microbiote joue un rôle central :
- déséquilibre bactérien
- prolifération de bactéries pro-inflammatoires
- stimulation immunitaire chronique
👉 Sans microbiote, la maladie ne se développe pas (modèles expérimentaux)
3. Hyperperméabilité intestinale
- altération des jonctions serrées
- passage de toxines (LPS)
- activation immunitaire systémique
➡️ Cercle vicieux inflammatoire
4. Inflammation persistante même en rémission
👉 Même sans symptômes :
- cytokines élevées
- micro-inflammation persistante
- terrain inflammatoire actif
➡️ Cela explique les rechutes fréquentes
3. Cercle vicieux global
Inflammation de bas grade → dysbiose → perméabilité → activation immunitaire → RCH → inflammation accrue
4. Limites de l’approche classique
Les traitements conventionnels :
- 5-ASA
- corticoïdes
- immunosuppresseurs
- biothérapies (anti-TNF, anti-IL23)
👉 visent l’inflammation mais pas toujours le terrain
Exemple : les inhibiteurs IL-23 améliorent la rémission mais ne corrigent pas le déséquilibre global

5. Protocole intégratif avancé spécial RCH
Important : ce protocole complète mais ne remplace jamais un suivi médical.
AXE 1 : Réduction de l’inflammation de bas grade
Matin
- Curcumine liposomale → 500–1000 mg
- Oméga-3 (EPA/DHA) → 2–3 g
- Vitamine D3 → 2000–4000 UI
Midi
- Polyphénols (quercétine / resvératrol)
Soir
- Boswellia serrata → 300–500 mg
👉 Synergie :
Curcumine + oméga-3 = inhibition TNF-α / NF-κB
AXE 2 : Rééquilibrage du microbiote
Matin à jeun
- Probiotiques multi-souches (Lactobacillus + Bifidobacterium)
Midi
- Prébiotiques doux (PHGG ou fibres solubles)
Soir
- Saccharomyces boulardii
👉 Objectif :
- réduire la dysbiose
- restaurer l’écosystème intestinal
AXE 3 : Réparation de la barrière intestinale
Matin
- L-glutamine → 5 g
Midi
- Zinc carnosine
Soir
- N-acétyl-glucosamine
👉 Synergie :
Glutamine + zinc → restauration des jonctions serrées
AXE 4 : Modulation immunitaire
- Vitamine A (muqueuse intestinale)
- Vitamine D (immunité adaptative)
- EGCG (thé vert)
AXE 5 : Axe cerveau-intestin
Soir
- Magnésium bisglycinate
- Ashwagandha
👉 Réduction du stress = baisse des poussées
Exemple de timing quotidien
| Moment | Action |
|---|---|
| Matin | Probiotiques + glutamine + curcumine + oméga-3 |
| Midi | Polyphénols + zinc + fibres |
| Soir | Boswellia + S. boulardii + magnésium |
6. Nutrition anti-inflammatoire spécifique
À privilégier :
- régime méditerranéen
- oméga-3 (poissons gras)
- légumes cuits digestes
À éviter :
- sucres raffinés
- ultra-transformés
- excès de viande rouge
👉 Certains composés soufrés (viande rouge, alcool) pourraient augmenter le risque de rechute
7. Conclusion
👉 La RCH n’est pas seulement une maladie intestinale :
c’est l’expression locale d’un déséquilibre inflammatoire global.
✔️ L’inflammation de bas grade :
- favorise les poussées
- entretient la maladie
- empêche la guérison durable
La clé = traiter le terrain + l’inflammation locale
Sources médicales
- Ameli.fr – Rectocolite hémorragique : définition et facteurs
- Vidal – Rectocolite hémorragique : symptômes et causes
- SNFGE – Maladies digestives : rectocolite hémorragique
- MSD Manuals – Ulcerative colitis (physiopathologie)
- Vivinius-Nébot et al. – Inflammation de bas grade et perméabilité intestinale
- Heller F. et al., Gastroenterology 2005 – rôle IL-13
- Braegger CP. et al., Lancet 1992 – TNF-alpha et inflammation intestinale
- GETAID – Recommandations de prise en charge RCH
- Meta-analysis IL-23 inhibitors in ulcerative colitis (2025)
Ce protocole est proposé à titre informatif et éducatif.
Il ne remplace en aucun cas un avis médical, un diagnostic ou un traitement prescrit par un professionnel de santé.
Toute personne atteinte de rectocolite hémorragique doit être suivie par un médecin (gastro-entérologue).
Les compléments alimentaires peuvent interagir avec certains traitements (immunosuppresseurs, biothérapies, corticoïdes).
Une validation médicale est indispensable avant toute mise en place.
Maladie de Paget et inflammation

Comprendre le lien et agir avec un protocole intégratif efficace
Introduction
La maladie de Paget reste une pathologie encore mal comprise, qu’elle touche les os ou le sein. Pourtant, un facteur revient de plus en plus dans la littérature scientifique : l’inflammation chronique de bas grade.
Et si agir sur ce terrain inflammatoire pouvait ralentir l’évolution, améliorer le confort et soutenir l’organisme en profondeur ?
Le rôle clé de l’inflammation dans la maladie de Paget
Paget osseux : inflammation et remodelage anarchique
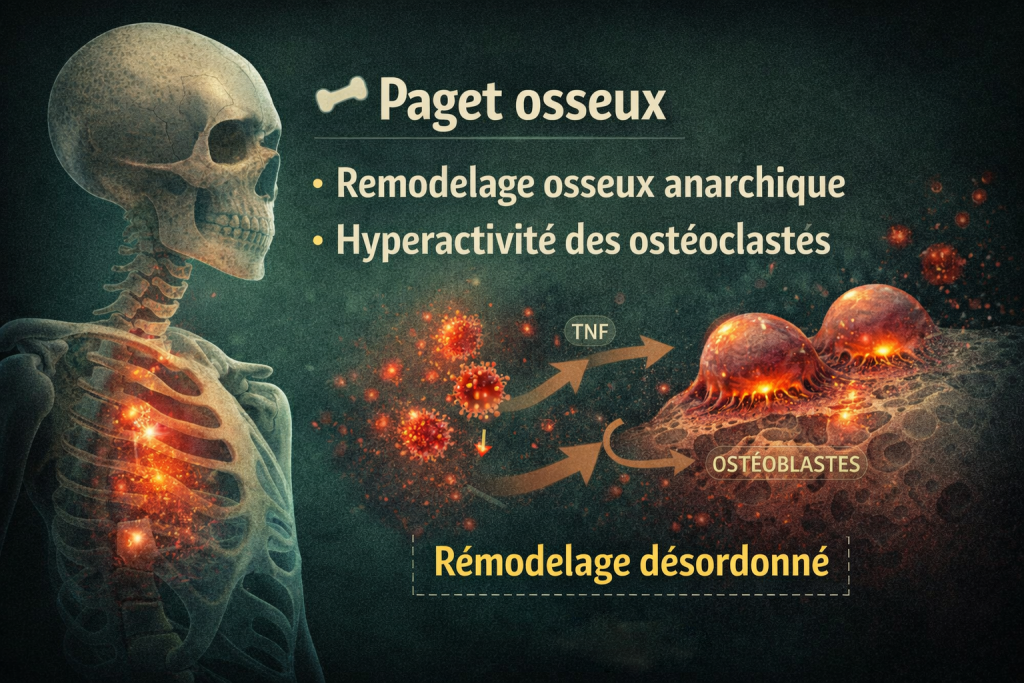
- Hyperactivité des ostéoclastes
- Production accrue de cytokines inflammatoires (IL-6, TNF-α)
- Remodelage osseux désorganisé
👉 L’inflammation alimente le déséquilibre osseux
Paget du sein : terrain inflammatoire et cancer
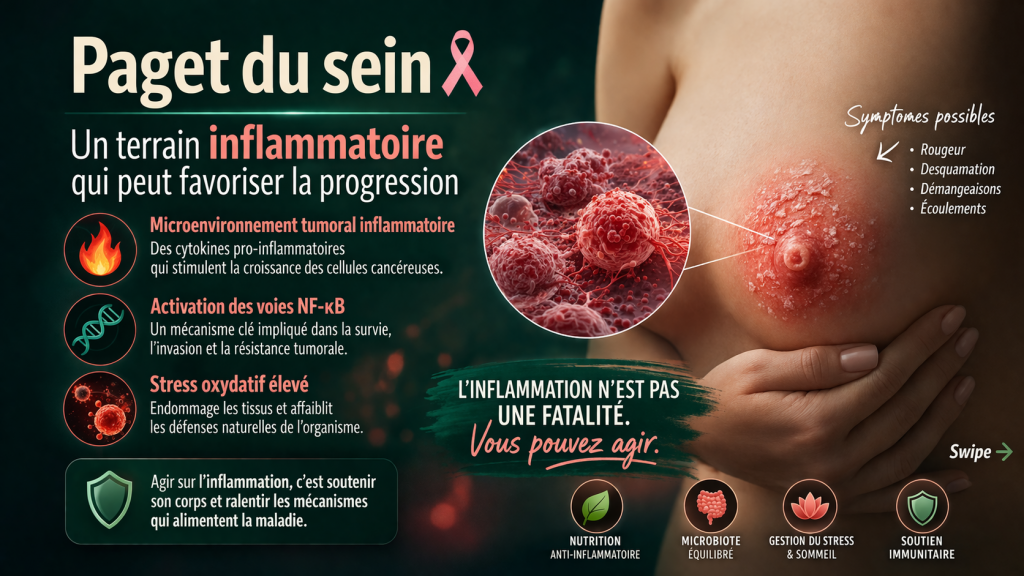
- Microenvironnement tumoral inflammatoire
- Activation des voies NF-κB
- Stress oxydatif élevé
👉 L’inflammation devient ici un moteur direct de progression
Pourquoi agir sur le terrain est essentiel
Un état inflammatoire chronique est souvent associé à :
- Déséquilibre oméga-3 / oméga-6
- Dysbiose intestinale
- Résistance à l’insuline
- Stress chronique
👉 Corriger ces axes permet d’agir en amont de la maladie

Protocole intégratif anti-inflammatoire spécial Paget
MATIN
- 🟢 Oméga-3 (EPA/DHA) : 2000 à 3000 mg
- 🟢 Curcumine liposomale + pipérine : 500 à 1000 mg
- 🟢 Vitamine D3 + K2 : 2000–4000 UI
- 🟢 Probiotiques multi-souches : 10 à 50 milliards UFC
👉 Objectif : éteindre l’inflammation systémique dès le réveil
MIDI
- 🟢 Quercétine : 500 mg
- 🟢 Zinc : 15 à 30 mg
- 🟢 Magnésium (bisglycinate) : 100–200 mg
👉 Objectif : stabiliser l’immunité et limiter les cascades inflammatoires
SOIR
- 🟢 Oméga-3 (2e prise) : 1000–2000 mg
- 🟢 Mélatonine : 1 à 3 mg
- 🟢 Glycine : 2 à 3 g
- 🟢 N-acétylcystéine (NAC) : 600 mg
👉 Objectif : réparer, détoxifier, régénérer
Alimentation anti-inflammatoire ciblée
À privilégier :
- Poissons gras (sardines, maquereaux)
- Légumes verts riches en polyphénols
- Huile d’olive extra vierge
- Fruits rouges
À limiter fortement :
- Sucres raffinés
- Aliments ultra-transformés
- Excès d’oméga-6 (huiles industrielles)
Microbiote et inflammation
👉 Axe souvent sous-estimé mais clé :
- Réduction de la perméabilité intestinale
- Production de métabolites anti-inflammatoires
- Modulation du système immunitaire
Sommeil et régulation inflammatoire
Un mauvais sommeil augmente :
- Le cortisol
- Les cytokines inflammatoires
- Le stress oxydatif
👉 Objectif : 7 à 8h de sommeil profond
Résultats attendus
- Diminution des douleurs inflammatoires
- Amélioration du terrain métabolique
- Soutien global du système immunitaire
- Ralentissement potentiel des processus pathologiques

Mentions légales
Ce protocole est donné à titre informatif.
Il ne remplace pas un avis médical.
Toute pathologie, notamment la maladie de Paget, nécessite un suivi par un professionnel de santé.
Maladie de Paget & inflammation
Ils ont repris le contrôle de leur terrain inflammatoire
La maladie de Paget peut sembler imprévisible, frustrante… parfois même décourageante.
Mais une chose revient systématiquement chez les personnes qui améliorent leur qualité de vie :
👉 elles agissent sur leur terrain inflammatoire
Ce que disent ceux qui ont appliqué cette approche
Témoignage 1 – Soulagement des douleurs osseuses
 |  |  |
“Après plusieurs mois de douleurs liées à la maladie de Paget, j’ai décidé d’agir autrement.
En travaillant sur l’inflammation (alimentation + oméga-3 + curcumine), j’ai ressenti une vraie différence.
Moins de raideur, plus de mobilité.”
— Marc, 62 ans
Témoignage 2 – Reprise d’énergie globale
 |  |  |
“Je ne pensais pas que l’inflammation jouait un rôle aussi important.
En rééquilibrant mon microbiote et en suivant le protocole, j’ai retrouvé une énergie que je n’avais plus depuis longtemps.”
— Sophie, 54 ans
Témoignage 3 – Approche complémentaire dans un contexte mammaire
 |  |  |
“En complément de mon suivi médical pour une maladie de Paget du sein, j’ai mis en place une stratégie anti-inflammatoire.
Cela m’a aidée à mieux supporter les traitements et à me sentir actrice de ma santé.”
— Claire, 49 ans
Ce que ces témoignages ont en commun
👉 Ils n’ont pas cherché une solution miracle
👉 Ils ont travaillé sur leur terrain biologique
Résultat :
- Diminution de l’inflammation ressentie
- Meilleur confort articulaire et osseux
- Gain d’énergie
- Meilleure résilience globale
Pourquoi ça fonctionne
Le protocole agit sur 3 piliers :
1. Inflammation
Réduction des cytokines pro-inflammatoires
2. Microbiote
Rééquilibrage intestinal → immunité régulée
3. Immunité
Meilleure réponse adaptative
Ce que vous pouvez attendre
✔️ Retrouver un meilleur confort au quotidien
✔️ Réduire la charge inflammatoire globale
✔️ Soutenir votre organisme en profondeur
Transparence essentielle
Ces témoignages sont des retours d’expérience individuels.
Ils ne constituent pas une preuve scientifique ni une garantie de résultats.
La maladie de Paget nécessite un suivi médical adapté.
Passez à l’action
👉 Vous pouvez continuer à subir…
👉 Ou commencer à agir sur ce qui est modifiable : votre terrain
“Format simple à suivre – résultats observables en quelques semaines”
Inflammation de bas grade et myopathies

Inflammation de bas grade et myopathies : un lien central encore sous-estimé
Introduction
Les myopathies regroupent un ensemble de maladies musculaires caractérisées par une altération de la structure, du métabolisme ou du fonctionnement des fibres musculaires.
Traditionnellement classées selon leur origine génétique ou acquise, ces pathologies partagent un point commun de plus en plus documenté en littérature scientifique :
La présence d’un état inflammatoire chronique de bas grade, silencieux mais délétère.
Cette inflammation systémique, souvent liée au microbiote, au stress oxydatif ou à des déséquilibres métaboliques, pourrait jouer un rôle clé dans :
- l’apparition des symptômes
- leur aggravation
- la progression de la dégénérescence musculaire
Comprendre l’inflammation de bas grade
L’inflammation de bas grade est une activation chronique et modérée du système immunitaire, caractérisée par :
- élévation des cytokines pro-inflammatoires (TNF-α, IL-6, CRP ultrasensible)
- activation des voies NF-κB
- stress oxydatif mitochondrial
- perturbation du microbiote intestinal
Contrairement à une inflammation aiguë, elle est persistante, silencieuse et systémique.
Myopathies et inflammation – une convergence biologique
Myopathies génétiques
Myopathie de Duchenne
- inflammation musculaire chronique observée précocement
- infiltration macrophagique
- rôle clé du TNF-α dans la dégradation musculaire
Dystrophies des ceintures
- activation immunitaire persistante
- fibrose musculaire liée à l’inflammation
Myopathie facio-scapulo-humérale
- expression anormale de DUX4 induisant une réponse inflammatoire
Myopathies congénitales, myofibrillaires et distales
- stress oxydatif élevé
- dérégulation des voies inflammatoires intracellulaires
Dystrophie myotonique de Steinert
- inflammation systémique associée à une insulinorésistance
- perturbation métabolique majeure
Myopathies métaboliques
- accumulation de substrats toxiques
- inflammation secondaire mitochondriale
Myopathies acquises
Myosites
- inflammation directe des fibres musculaires
- auto-immunité
Myopathies endocriniennes
- lien fort avec inflammation métabolique (thyroïde, cortisol, insulinorésistance)
Myopathies toxiques et médicamenteuses
- activation de l’inflammation via stress oxydatif
- atteinte mitochondriale
Mécanismes clés reliant inflammation et atteinte musculaire
1. Activation des cytokines inflammatoires
TNF-α et IL-6 induisent :
- dégradation protéique musculaire
- inhibition de la synthèse musculaire
2. Dysfonction mitochondriale
- baisse de production d’ATP
- fatigue musculaire chronique
3. Stress oxydatif
- dommages aux fibres musculaires
- accélération de la dégénérescence
4. Axe intestin-muscle
- passage de LPS (endotoxines)
- activation immunitaire systémique
Ce que dit la recherche scientifique
Plusieurs travaux majeurs confirment ce lien :
- Tidball JG (2005) : rôle central de l’inflammation dans la dystrophie musculaire
- Grounds MD (2008) : inflammation chronique comme facteur aggravant des myopathies
- De Paepe B & De Bleecker JL (2013) : implication immunitaire dans les myopathies génétiques
- Argilés JM et al. (2016) : inflammation et cachexie musculaire
- Tournadre A et al. (2019) : inflammation systémique et faiblesse musculaire
- García-Prat L et al. (2020) : vieillissement musculaire et inflammation chronique
- Calcagno E et al. (2021) : microbiote et inflammation musculaire
Conclusion scientifique : l’inflammation n’est pas un simple effet secondaire, mais un acteur central de la physiopathologie musculaire.

Stratégie intégrative – agir sur le terrain inflammatoire
Approche complémentaire, non substitutive à un suivi médical.
Axe nutrition anti-inflammatoire
- augmentation des oméga-3 (EPA/DHA)
- réduction des aliments ultra-transformés
- contrôle de la glycémie
Effets :
- diminution TNF-α
- amélioration fonction musculaire
Rééquilibrage du microbiote
- probiotiques ciblés
- fibres prébiotiques
- réduction des dysbioses
Objectif :
- réduire le passage de LPS
- diminuer l’inflammation systémique
Correction du stress oxydatif
- glutathion
- N-acétylcystéine
- coenzyme Q10
Rôle :
- protection mitochondriale
- amélioration de l’énergie musculaire
Modulation naturelle de l’inflammation
- curcumine biodisponible (liposomale ou avec pipérine)
- resvératrol
- quercétine
Action :
- inhibition NF-κB
- réduction cytokines inflammatoires
Soutien mitochondrial
- acide alpha-lipoïque
- L-carnitine
- magnésium
Mode de vie
- activité physique adaptée
- gestion du stress
- optimisation du sommeil
L’importance du testing biologique
Une approche moderne repose sur :
👉 évaluation de :
- CRP ultrasensible
- profil oméga-3
- stress oxydatif
- microbiote intestinal
Objectif :
passer d’une approche standardisée à une médecine personnalisée du terrain
Limites et prudence médicale
- les myopathies restent des pathologies complexes
- les causes génétiques ne sont pas réversibles
- l’objectif est ici d’agir sur les facteurs aggravants modifiables
Conclusion
L’inflammation de bas grade apparaît aujourd’hui comme un fil conducteur transversal dans la majorité des myopathies, qu’elles soient génétiques ou acquises.
Agir sur ce terrain permet :
- de ralentir la progression
- de réduire les symptômes
- d’améliorer la qualité de vie
L’avenir de la prise en charge repose sur une approche intégrative combinant :
médecine conventionnelle + correction du terrain biologique
Protocole complet de soutien
Alimentation anti-inflammatoire : un levier central dans les myopathies
L’alimentation joue un rôle déterminant dans la régulation de l’inflammation de bas grade, impliquée dans la progression et l’expression symptomatique des myopathies.
Une stratégie nutritionnelle adaptée vise à réduire la production de cytokines pro-inflammatoires (TNF-α, IL-6) tout en soutenant le métabolisme musculaire et mitochondrial.

Principes clés
- Apport élevé en oméga-3 (EPA/DHA)
Poissons gras (sardines, maquereaux, saumon sauvage)
👉 effet démontré sur la réduction de l’inflammation systémique - Réduction des aliments pro-inflammatoires
sucres raffinés, produits ultra-transformés, excès d’oméga-6
👉 limitation du stress oxydatif et de l’insulinorésistance - Richesse en polyphénols
fruits rouges, légumes colorés, thé vert, curcuma
👉 modulation des voies NF-κB - Soutien du microbiote intestinal
fibres (légumes, légumineuses), aliments fermentés
👉 réduction du passage des endotoxines (LPS)
Objectif global :
restaurer un terrain métabolique anti-inflammatoire, favorable à la fonction musculaire.
Sommeil et inflammation : un pilier souvent négligé
Le sommeil est un régulateur majeur du système immunitaire et de l’inflammation.
Un sommeil insuffisant ou de mauvaise qualité entraîne :
- une augmentation de la CRP et de l’IL-6
- une dérégulation hormonale (cortisol)
- une aggravation de la fatigue musculaire
Recommandations clés
- 7 à 9 heures de sommeil par nuit
- horaires réguliers (rythme circadien stable)
- réduction de l’exposition aux écrans le soir
- environnement sombre, calme et frais
Approches complémentaires
- magnésium (relaxation neuromusculaire)
- glycine ou mélatonine (si besoin encadré)
- techniques de relaxation (respiration, cohérence cardiaque)
👉 Un sommeil optimisé permet :
- une meilleure récupération musculaire
- une diminution de l’inflammation systémique
- une amélioration de la qualité de vie
Conclusion intégrative
L’alimentation et le sommeil constituent deux piliers fondamentaux d’une stratégie visant à corriger le terrain inflammatoire dans les myopathies.
👉 Leur optimisation permet d’agir en profondeur sur :
- les mécanismes biologiques
- les symptômes
- et la progression de la maladie
Mention légale obligatoire
Cette approche est proposée à titre informatif.
Elle ne remplace en aucun cas un avis médical, un diagnostic ou un traitement prescrit par un professionnel de santé.
Toute supplémentation doit être réalisée sous supervision médicale.
Neuropathie et inflammation chronique de bas grade
Neuropathie et inflammation chronique de bas grade : mécanismes physiopathologiques et stratégies intégratives
Résumé
La neuropathie, caractérisée par une atteinte des nerfs périphériques ou centraux, est de plus en plus associée à un état d’inflammation chronique de bas grade.
Les données récentes suggèrent que des facteurs tels que la dysbiose intestinale, la perméabilité intestinale et l’activation immunitaire persistante contribuent à la sensibilisation nerveuse et à la chronicisation de la douleur.
Cette revue examine les mécanismes impliqués et propose une approche intégrative combinant interventions nutritionnelles, modulation du microbiote et soutien neuro-métabolique.
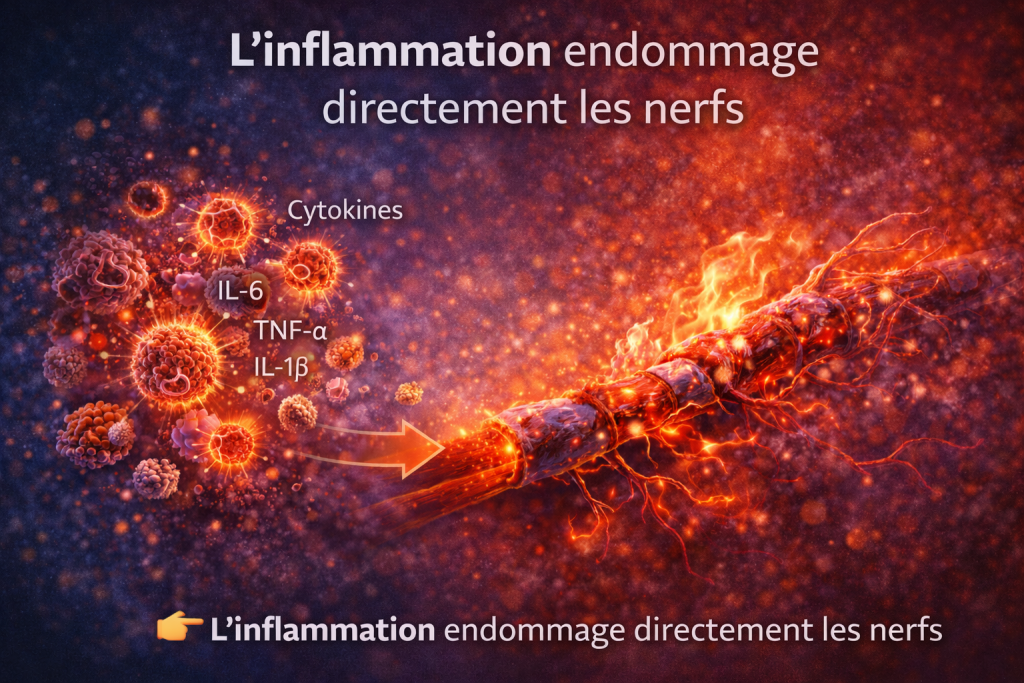
1. Introduction
La neuropathie regroupe un ensemble de troubles affectant les nerfs, se manifestant par :
- douleurs
- brûlures
- picotements
- perte de sensibilité
Traditionnellement associée au diabète ou à des causes toxiques, elle est aujourd’hui replacée dans un contexte plus large : celui du terrain inflammatoire chronique.
Comme le souligne David Furman :
« L’inflammation chronique de bas grade est un facteur majeur de nombreuses maladies chroniques. »
Une nouvelle compréhension de la neuropathie
La neuropathie périphérique est traditionnellement décrite comme une atteinte structurelle des nerfs liée à des causes métaboliques, toxiques ou carentielles. Cependant, les données récentes indiquent qu’un état d’inflammation chronique de bas grade joue un rôle central dans son développement et sa progression.
Cette inflammation systémique persistante est caractérisée par une élévation modérée mais continue de cytokines pro-inflammatoires, contribuant à une altération de la fonction neuronale et à une sensibilisation nociceptive.
👉 Ainsi, la neuropathie doit être envisagée non seulement comme une pathologie nerveuse, mais comme l’expression d’un déséquilibre systémique du terrain biologique.
Références :
Furman D et al. Nat Med. 2019.
Ziegler D. Lancet Neurol. 2008.
2. Physiopathologie de la neuropathie
2.1 Atteinte nerveuse périphérique
La neuropathie périphérique implique :
- dégénérescence axonale
- atteinte de la myéline
- altération de la conduction nerveuse
2.2 Sensibilisation neuronale
Les nerfs deviennent hyperréactifs :
- seuil de douleur abaissé
- activation spontanée
- amplification du signal
3. Rôle central de l’inflammation chronique
3.1 Cytokines pro-inflammatoires
Les principales molécules impliquées :
- IL-6
- TNF-α
- IL-1β
👉 Effets :
- altération des fibres nerveuses
- activation des récepteurs de la douleur
- maintien de la neuropathie
L’inflammation attaque les nerfs
Les cytokines pro-inflammatoires telles que l’IL-6, le TNF-α et l’IL-1β jouent un rôle clé dans la physiopathologie de la neuropathie.
Elles induisent :
- une altération de la conduction nerveuse
- une dégradation de la myéline
- une activation des nocicepteurs
Ces mécanismes contribuent à une hypersensibilité nerveuse et à la chronicisation de la douleur.
Des études ont montré que ces médiateurs inflammatoires sont significativement augmentés dans les neuropathies diabétiques et inflammatoires.
Références :
Vincent AM et al. Nat Rev Neurol. 2011.
Uçeyler N et al. Brain. 2009.
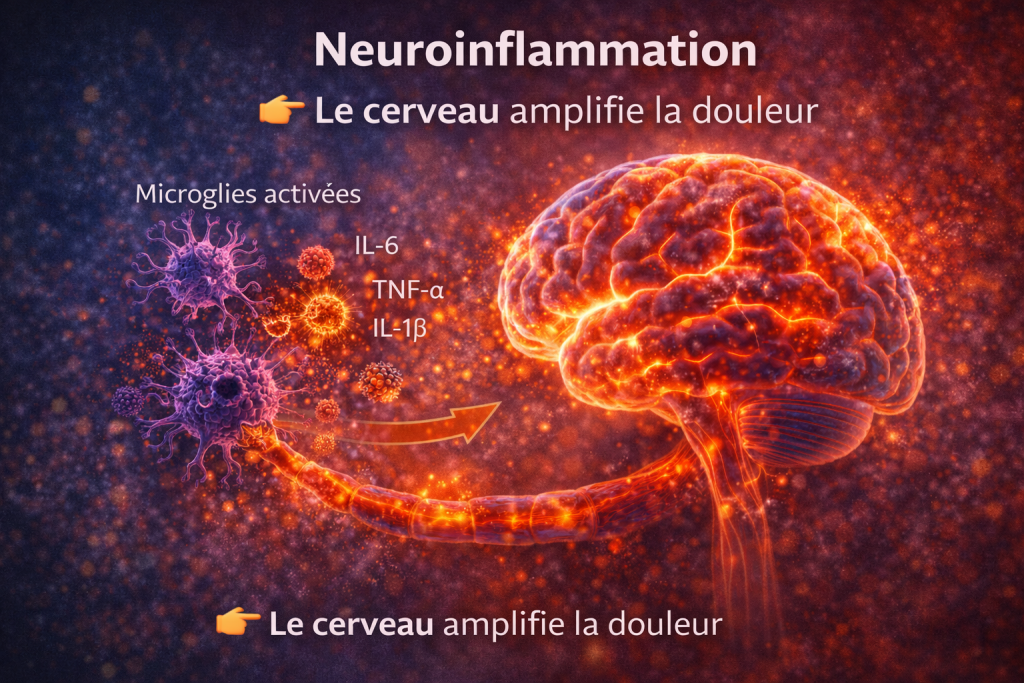
3.2 Neuroinflammation
Le cerveau amplifie la douleur
La douleur neuropathique est amplifiée par des mécanismes centraux impliquant la neuroinflammation.
L’activation des cellules gliales, en particulier les microglies, entraîne la libération de médiateurs pro-inflammatoires au niveau du système nerveux central, amplifiant la transmission des signaux nociceptifs.
Ce phénomène de sensibilisation centrale explique la persistance de la douleur même en l’absence de lésion périphérique active.
Références :
Watkins LR et al. Trends Neurosci. 2001.
Ji RR et al. Nat Rev Neurosci. 2013.
Selon Linda Watkins :
« Les cellules gliales jouent un rôle central dans l’amplification des états douloureux.»
👉 Activation des microglies = amplification de la douleur chronique
4. Microbiote intestinal et neuropathie
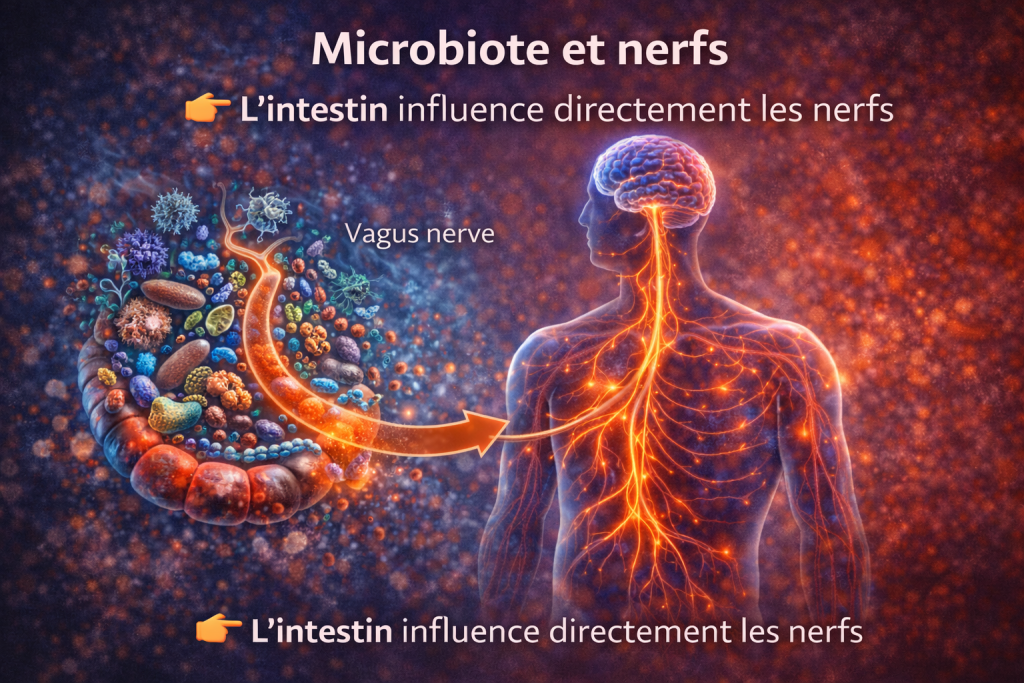
4.1 Axe intestin-cerveau
L’intestin pilote les nerfs
Le microbiote intestinal joue un rôle fondamental dans la régulation de l’immunité et de l’inflammation.
Il influence le système nerveux via l’axe intestin-cerveau, notamment par :
- la production de métabolites (SCFA)
- la modulation des cytokines
- l’interaction avec le nerf vague
Une dysbiose intestinale est associée à une augmentation de l’inflammation systémique et pourrait contribuer au développement de neuropathies.
Références :
Cryan JF et al. Physiol Rev. 2019.
Honda K, Littman DR. Nature. 2016.
Le microbiote influence :
- l’immunité
- l’inflammation
- la fonction nerveuse
4.2 Dysbiose et endotoxémie
Patrice D. Cani :
« Metabolic endotoxemia is a key trigger of systemic inflammation. »
👉 LPS → inflammation → atteinte nerveuse
5. Perméabilité intestinale et atteinte nerveuse
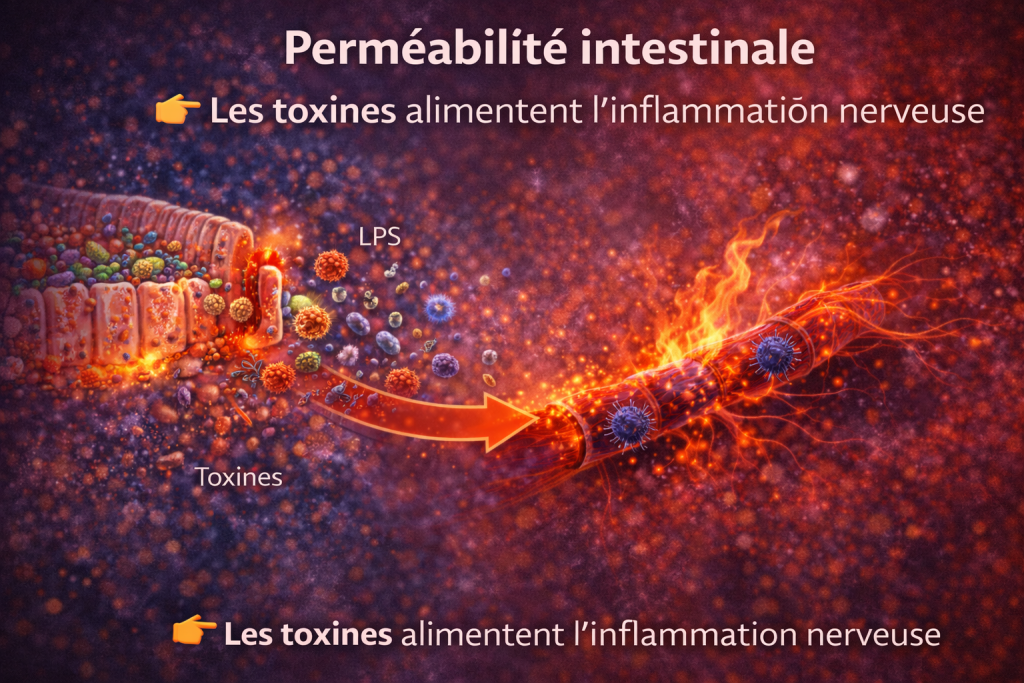
Une barrière intestinale altérée
La perméabilité intestinale accrue (“leaky gut”) permet le passage de lipopolysaccharides (LPS) dans la circulation sanguine.
Ces endotoxines bactériennes déclenchent une activation immunitaire systémique, contribuant à un état inflammatoire chronique.
Cette endotoxémie métabolique est impliquée dans de nombreuses pathologies, dont les troubles neurologiques et les neuropathies.
Références :
Cani PD et al. Diabetes. 2007.
Bischoff SC et al. Gut. 2014.
Une barrière intestinale altérée entraîne :
- passage de toxines
- activation immunitaire
- inflammation systémique
👉 impact direct sur les nerfs périphériques
6. Neuropathie et stress oxydatif
Le piège de la neuropathie
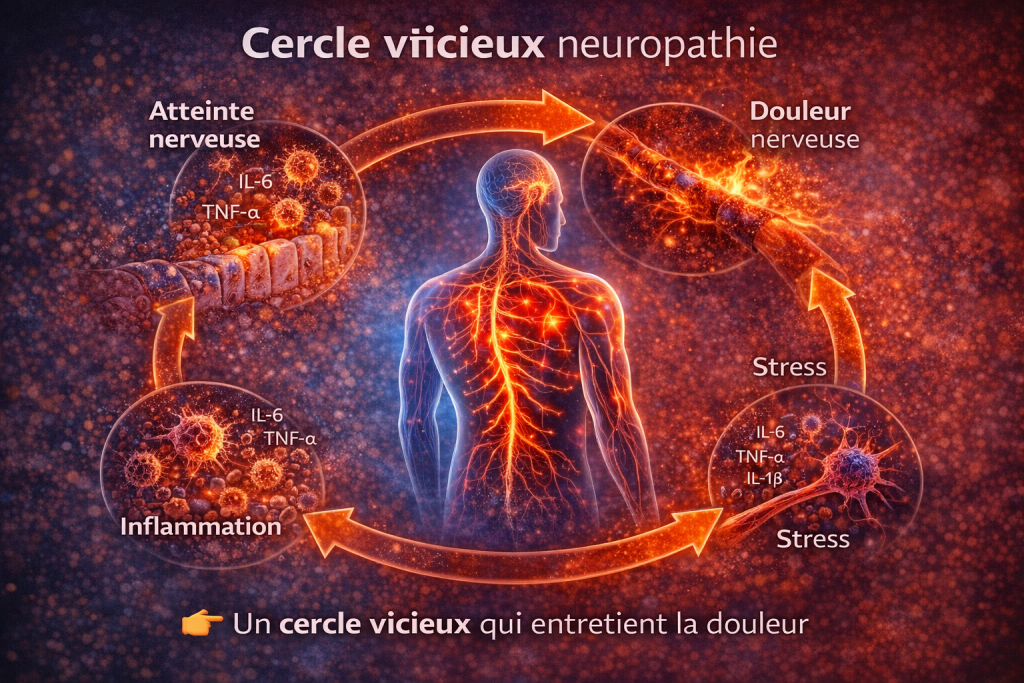
La neuropathie s’inscrit dans un cercle physiopathologique auto-entretenu :
- inflammation → douleur
- douleur → stress
- stress → inflammation
Ce cycle entraîne une amplification progressive des symptômes et une chronicisation de la pathologie.
La gestion de ce cercle vicieux constitue un enjeu thérapeutique majeur.
Références :
McEwen BS. Ann N Y Acad Sci. 2007.
Apkarian AV et al. Nat Rev Neurosci. 2009.
Le stress oxydatif :
- endommage les neurones
- altère les mitochondries
- aggrave la dégénérescence nerveuse
7. Causes fréquentes associées
- diabète
- syndrome métabolique
- carences (B1, B6, B12)
- alcool
- infections chroniques
- dysbiose intestinale
👉 point commun : inflammation chronique

8. Approche thérapeutique intégrative
Corriger le terrain
Les approches thérapeutiques modernes s’orientent vers une vision intégrative visant à corriger les déséquilibres sous-jacents :
- réduction de l’inflammation
- modulation du microbiote
- soutien nutritionnel
Les acides gras oméga-3, notamment EPA et DHA, ont démontré des effets anti-inflammatoires significatifs en modulant la production de cytokines.
Références :
Calder PC. Nutrients. 2010.
Serhan CN. Nature. 2008.
8.1 Limites des traitements conventionnels
- antalgiques
- antiépileptiques
- antidépresseurs
👉 soulagent mais ne corrigent pas la cause

9. Protocole naturel structuré
⚠️ Approche complémentaire — ne remplace pas un suivi médical
Mesurer avant d’agir
L’évaluation biologique permet une prise en charge personnalisée.
Les marqueurs pertinents incluent :
- CRP ultrasensible
- profil en acides gras
- statut vitaminique
- analyse du microbiote
Ces données permettent d’identifier les déséquilibres et d’adapter les interventions thérapeutiques.
Références :
Calder PC et al. Br J Nutr. 2020.
Zhernakova A et al. Science. 2016.
Phase 1 : Évaluation
- CRP ultrasensible
- bilan oméga 3 / oméga 6
- vitamines B
- glycémie / insulinémie
- analyse du microbiote
Phase 2 : Réduction de l’inflammation
Objectifs :
- diminuer cytokines
- restaurer équilibre lipidique
Actions :
- augmenter oméga-3 (EPA/DHA)
- réduire sucres raffinés
- alimentation anti-inflammatoire
Selon Philip C. Calder :
«Les acides gras oméga-3 exercent de puissants effets anti-inflammatoires.»
Phase 3 : Rééquilibrage du microbiote
- fibres prébiotiques
- probiotiques ciblés
- polyphénols
👉 restaurer l’effet barrière
Phase 4 : Réparation intestinale
- glutamine
- zinc
- polyphénols
👉 réduire la perméabilité intestinale
Phase 5 : Soutien nerveux
- vitamines B (B1, B6, B12)
- acide alpha-lipoïque
- magnésium
👉 améliorer la conduction nerveuse
Phase 6 : Modulation du système nerveux
- gestion du stress
- sommeil
- activité physique modérée
10. Stratégie globale
Une approche sur-mesure
La variabilité interindividuelle des réponses biologiques impose une approche personnalisée.
La médecine de précision repose sur :
- l’analyse des biomarqueurs
- l’adaptation des interventions
- le suivi longitudinal
Cette approche améliore l’efficacité et la pertinence des stratégies thérapeutiques.
Références :
Ashley EA. JAMA. 2016.
Collins FS. N Engl J Med. 2015.
👉 Corriger le terrain permet :
- réduction de l’inflammation
- amélioration de la fonction nerveuse
- diminution des symptômes
11. Discussion
La neuropathie apparaît aujourd’hui comme une pathologie systémique, liée à :
- inflammation
- microbiote
- métabolisme
👉 approche réductionniste insuffisante
Téléchargez le protocole complet ici : Document PDF
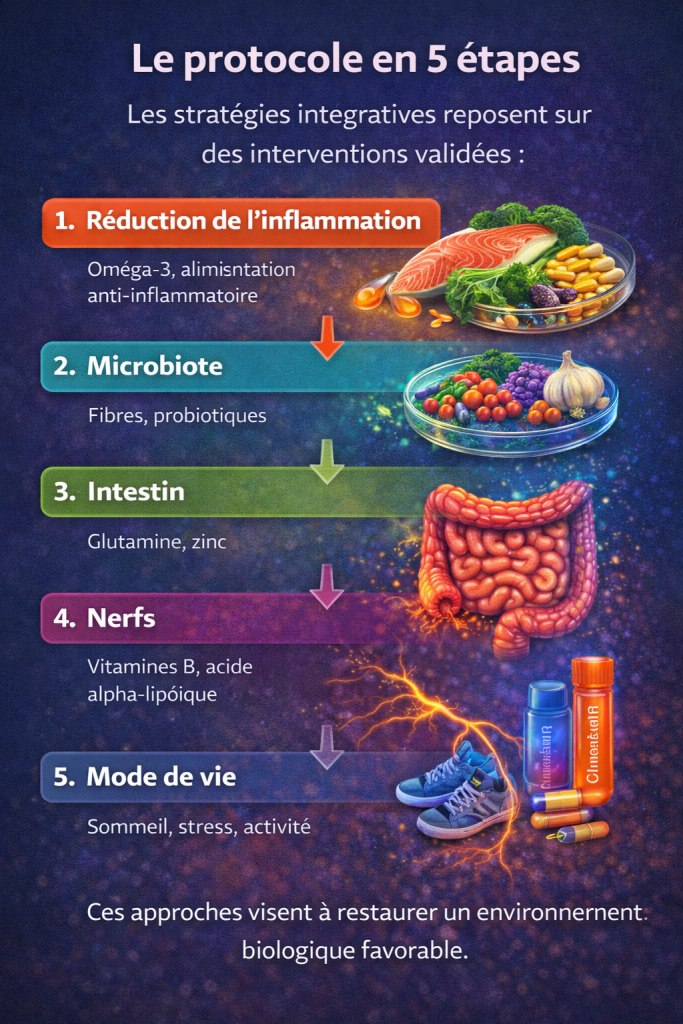
Le protocole en 5 étapes
Les stratégies intégratives reposent sur des interventions validées :
1. Réduction de l’inflammation
Oméga-3, alimentation anti-inflammatoire
2. Microbiote
Fibres, probiotiques
3. Intestin
Glutamine, zinc
4. Nerfs
Vitamines B, acide alpha-lipoïque
5. Mode de vie
Sommeil, stress, activité
Ces approches visent à restaurer un environnement biologique favorable.
Références :
Calder PC. Nutrients. 2010.
Vincent AM. Nat Rev Neurol. 2011.
Téléchargez le protocole complet ici : Document PDF
12. Conclusion
Restaurer le terrain
Les données scientifiques actuelles soutiennent une approche globale des neuropathies, intégrant inflammation, microbiote et métabolisme.
👉 La restauration du terrain biologique constitue une stratégie cohérente et prometteuse pour améliorer la qualité de vie des patients.
Références :
Furman D. Nat Med. 2019.
Les données scientifiques convergent vers une vision intégrative :
👉 la neuropathie n’est pas uniquement une maladie nerveuse
👉 c’est une manifestation d’un déséquilibre global
👉 restaurer le terrain = stratégie clé
L’évaluation du terrain biologique (inflammation, microbiote, statut nutritionnel) constitue aujourd’hui une étape essentielle dans la compréhension et la prise en charge des neuropathies.
Références
- Furman D et al. Chronic inflammation in the etiology of disease. Nat Med.
- Watkins LR et al. Glial activation in pain. Trends Neurosci.
- Cani PD et al. Metabolic endotoxemia. Diabetes.
- Calder PC. Omega-3 fatty acids and inflammation. Nutrients.
- Vincent AM et al. Oxidative stress in neuropathy. Nat Rev Neurol.
- Ziegler D. Diabetic neuropathy. Lancet.
Acouphène aigu et inflammation de bas grade
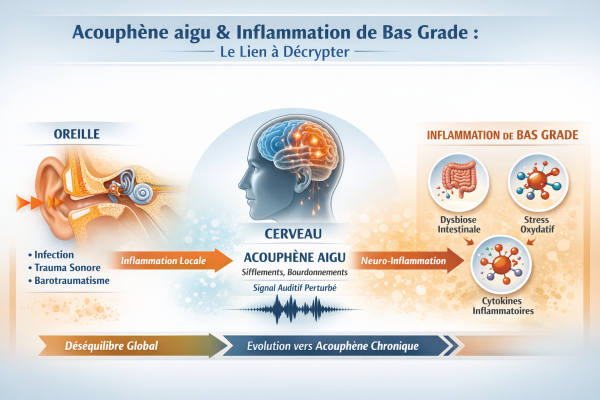
Acouphène aigu et inflammation de bas grade : comprendre le lien pour éviter la chronicisation
L’acouphène aigu est souvent perçu comme un simple symptôme auditif passager. Pourtant, dans de nombreux cas, il constitue un signal d’alerte biologique complexe, révélateur d’un déséquilibre plus profond.
Si les causes locales (infection, traumatisme sonore, barotraumatisme) sont bien identifiées, les recherches récentes montrent que l’inflammation systémique de bas grade pourrait jouer un rôle clé dans l’évolution vers un acouphène chronique.
👉 Comprendre cette interaction ouvre la voie à une approche plus globale et plus efficace.
1. Acouphène aigu : un symptôme d’origine souvent locale
L’acouphène aigu correspond à la perception d’un son (sifflement, bourdonnement) sans source externe, apparaissant brutalement.
Causes fréquentes
- Otite moyenne aiguë
- Dysfonction de la trompe d’Eustache (catarrhe tubaire)
- Traumatisme sonore (concert, explosion)
- Barotraumatisme (plongée, avion)
- Traumatisme crânien
- Perforation tympanique
👉 Ces situations entraînent :
- une inflammation locale
- une altération de la transmission auditive
- une perturbation du signal nerveux
➡️ L’acouphène devient alors un marqueur immédiat d’agression du système auditif
2. La bascule moderne : l’acouphène est aussi un phénomène cérébral
Les avancées en neurosciences ont profondément modifié la compréhension des acouphènes.
Neuro-inflammation et système auditif
Des études montrent :
- augmentation de cytokines pro-inflammatoires (TNF-α, IL-1β)
- activation des cellules immunitaires cérébrales (microglie)
- modification de l’activité neuronale dans le cortex auditif
👉 Résultat :
➡️ le cerveau “compense” une perturbation auditive
➡️ création d’un signal sonore fantôme
💡 L’acouphène devient un phénomène neuro-sensoriel central, et non uniquement périphérique.
3. Du déclenchement à la chronicisation : le mécanisme clé
Étapes physiopathologiques
1. Agression initiale
(infection, bruit, pression)
2. Inflammation locale
- atteinte des cellules ciliées
- perturbation du signal auditif
3. Réorganisation cérébrale
- hyperactivité neuronale
- plasticité maladaptive
4. Installation du signal fantôme
👉 acouphène persistant
4. Inflammation de bas grade : le facteur invisible
Définition
L’inflammation de bas grade est une inflammation chronique, silencieuse et diffuse, souvent liée à :
- déséquilibre du microbiote intestinal
- alimentation pro-inflammatoire
- stress chronique
- déséquilibre oméga-6 / oméga-3
- sédentarité
Impact sur les acouphènes
1. Hyperexcitabilité neuronale
Un terrain inflammatoire favorise :
- une activation permanente du système nerveux
- une amplification des signaux auditifs
👉 le cerveau devient plus “réactif au bruit interne”
2. Stress oxydatif et fragilité cochléaire
- altération des cellules ciliées
- diminution des capacités de réparation
👉 plus grande vulnérabilité aux agressions
3. Maintien de la neuro-inflammation
- activation chronique de la microglie
- persistance du signal auditif aberrant
👉 empêche la résolution naturelle de l’acouphène
5. Axe intestin–cerveau : une piste majeure
Dans la continuité des recherches actuelles :
Dysbiose intestinale
- augmentation de la perméabilité intestinale
- passage de LPS (endotoxines)
- activation immunitaire systémique
Conséquences
- production de cytokines inflammatoires
- impact direct sur le cerveau via :
- circulation sanguine
- nerf vague
👉 influence possible sur :
- la perception auditive
- la sensibilité neurologique
💡 L’acouphène pourrait être, en partie, une manifestation neuro-sensorielle d’un terrain inflammatoire global
6. Lecture intégrée : aigu vs chronique
| Phase | Mécanisme dominant | Rôle de l’inflammation |
|---|---|---|
| Aigu | cause locale | inflammation aiguë |
| Subaigu | adaptation cérébrale | neuro-inflammation |
| Chronique | dérégulation centrale | inflammation de bas grade |
👉 Conclusion essentielle :
le terrain inflammatoire conditionne fortement l’évolution de l’acouphène
7. Approche fonctionnelle : mesurer pour agir
Dans une logique moderne :
Biomarqueurs utiles
- CRP ultrasensible
- profil oméga-3 / oméga-6
- marqueurs de stress oxydatif
- analyse du microbiote intestinal
👉 Objectif :
passer d’une approche symptomatique à une compréhension du terrain

8. Stratégie : agir sur le terrain inflammatoire
Axes majeurs
Nutrition anti-inflammatoire
- augmentation des oméga-3
- réduction des aliments ultra-transformés
Microbiote
- fibres prébiotiques
- probiotiques ciblés
Stress
- régulation du système nerveux autonome
Approche personnalisée
- test biologique
- correction ciblée
- suivi longitudinal
9. Conclusion : un changement de paradigme
👉 L’acouphène aigu n’est pas seulement un problème d’oreille.
C’est :
- un signal d’alerte local
- influencé par un terrain inflammatoire global
- modulé par le cerveau et le système immunitaire
“L’acouphène aigu révèle une agression locale, mais son évolution dépend du niveau d’inflammation systémique de l’organisme.”
et
“Corriger l’inflammation de bas grade pourrait être l’un des leviers les plus puissants pour éviter la chronicisation des acouphènes.”
Protocole santé au naturel contre les acouphènes

| Produit | Recommandations | Lien de commande |
| Test sanguin + Equilibrage inflammatoire omega 3 6 mois huile premium | 12 ml par jour durée 6 mois | Zinzino |
| Curcuma liposomal technologie innovante Totum-Ex®, X GOLD+ | 8 ml par jour durée 6 mois | Zinzino |
| Vitamine C vitamine C liposomale hautement dosée | 1 000 mg (10 ml) par jour | Narayana |
| Vitamine E 4 tocophérols et 4 tocotriénols | 2 x 237 mg par jour | Narayana |
| Pycnogenol est un extrait végétal unique de l’écorce de pin maritime + Vitamine c | 500 mg par jour | Narayana |
| Probiotique 8 fibres alimentaires naturelles qui métabolisent dans le colon | 12 g de poudre (2 mesures) avec 200 ml d’eau | Zinzino |
| Prébiotiques & ferments lactiques 3.5 milliards de bactéries | 3 gélules par jour avant repas | Anastore |
| FOS GOS Uniflorin Plus est un complexe probiotique composé de 26 souches bactériennes présentes dans un intestin sain. | 2 gélules par jour | Narayana |








Evolution du papillomavirus ou HPV et inflammation
Posted on avril 10, 2026 by BsNn@alex2024@
Leave a Comment
HPV et inflammation : quel lien ?
Le papillomavirus (HPV) est très courant, et dans la majorité des cas, le système immunitaire l’élimine naturellement.
👉 Le problème survient quand :
Dans ce contexte, le HPV peut :
Pourquoi l’équilibre inflammatoire change la donne ?
1. L’inflammation chronique affaiblit l’immunité antivirale
Une inflammation persistante perturbe :
➡️ Résultat : le virus peut “se cacher” plus facilement.
2. Le terrain inflammatoire favorise les lésions cellulaires
➡️ C’est là que peuvent apparaître des anomalies cellulaires liées au HPV.
3. Le microbiote joue un rôle clé
Un microbiote déséquilibré (intestinal ou vaginal) :
➡️ Certaines études montrent que un microbiote vaginal sain aide à contrôler le HPV.
Bonne nouvelle : agir sur l’inflammation peut aider
Restaurer un terrain anti-inflammatoire peut :
✔️ améliorer la réponse immunitaire
✔️ favoriser la clairance du HPV
✔️ limiter les risques de progression
Les leviers les plus importants
1. Alimentation anti-inflammatoire
2. Gestion du stress
Le stress chronique augmente :
3. Sommeil réparateur
Le sommeil est directement lié à :
4. Soutien du microbiote
5. Statut en vitamine D
Un facteur majeur dans :
Important à retenir
En résumé
👉 Oui, réduire l’inflammation corporelle peut indirectement aider à contrôler le papillomavirus
👉 C’est une approche de “terrain”, complémentaire au suivi médical classique
👉 Le corps a souvent la capacité d’éliminer le HPV… si les conditions sont favorables
Protocole intégratif HPV
Objectif : favoriser la clairance virale + limiter les lésions + restaurer le terrain
POSITIONNEMENT EXPERT
Le papillomavirus humain (HPV) n’est pas simplement une infection virale isolée.
Sa persistance repose sur une interaction complexe entre :
👉 Ce protocole vise à agir simultanément sur ces 4 axes, avec des synergies précises validées en pratique intégrative.
STRATÉGIE THÉRAPEUTIQUE
1. Axe anti-inflammatoire profond
Objectif : réduire le terrain pro-tumoral et restaurer la signalisation cellulaire
Synergie clé :
👉 Effets combinés :
2. Axe immunité antivirale ciblée
Objectif : favoriser la clairance naturelle du HPV
Synergie clé :
👉 Effets :
3. Axe microbiote (intestinal + vaginal)
Objectif : restaurer la barrière immunitaire locale
Synergie clé :
👉 Effets :
4. Axe régulation cellulaire (clé HPV)
Objectif : limiter dysplasie et dérives cellulaires
Synergie clé :
👉 Effets :
PROTOCOLE JOURNALIER OPTIMISÉ
MATIN (activation biologique)
À jeun :
Petit-déjeuner :
MIDI (action anti-inflammatoire + cellulaire)
SOIR (réparation + terrain)
MODULE SPÉCIFIQUE HPV
Microbiote vaginal (souvent oublié)
👉 À intégrer en priorité si HPV persistant :
Effets :
NUTRITION THÉRAPEUTIQUE
À forte valeur ajoutée :
À éviter strictement :
FACTEURS MAJEURS SOUS-ESTIMÉS
Sommeil
Stress
Déparasitage
Faites un déparasitage 3 fois par an de 20 jours (fenbendazole 444mg) suivis de 10 jours de repos puis de nouveau 20 jours (fenbendazole 444mg)
Commander un fenbendazole fiable et de qualité depuis 2014 Cliquez ici
DURÉE & PHASES
Phase 1 (attaque) : 3 mois
→ réduction inflammation + activation immunité
Phase 2 (stabilisation) : 3 mois
→ consolidation microbiote + régulation cellulaire
DISCLAIMER
Ce protocole :