Reconnection Equilibre Harmonie
Quand le corps retrouve son harmonie
Maladie de Parkinson et rôle l’inflammation chronique
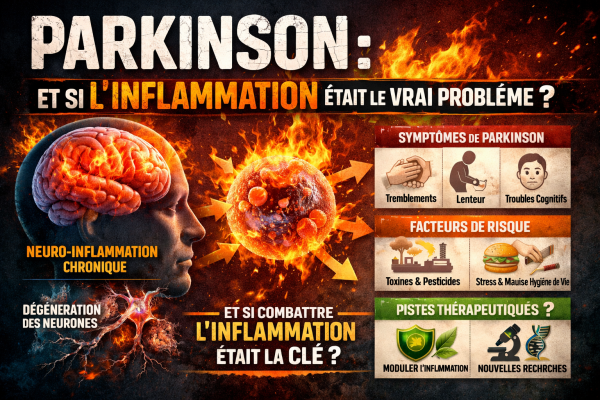
Maladie de Parkinson : le rôle méconnu de l’inflammation chronique ?
Introduction
Et si la maladie de Parkinson ne relevait pas uniquement d’un processus neurodégénératif “isolé”… mais s’inscrivait dans un terrain inflammatoire plus global ?
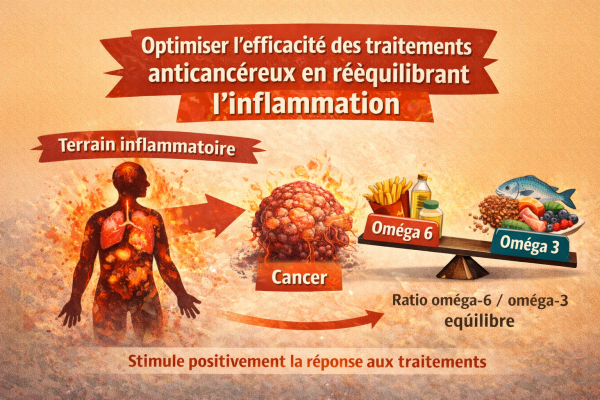
De plus en plus de recherches suggèrent que l’inflammation chronique de bas grade pourrait jouer un rôle clé dans le développement et la progression de nombreuses maladies neurologiques, dont Parkinson.
Dans ce contexte, une question émerge :
👉 et si l’équilibre entre oméga 6 et oméga 3 influençait directement la santé de notre cerveau ?

Comprendre la maladie de Parkinson
La maladie de Parkinson est une pathologie neurodégénérative caractérisée par :
- la destruction progressive des neurones dopaminergiques
- des troubles moteurs (tremblements, rigidité, lenteur)
- mais aussi des symptômes non moteurs (fatigue, troubles cognitifs, sommeil)
Traditionnellement, les causes évoquées incluent :
- facteurs génétiques
- toxines environnementales
- vieillissement
👉 Mais cette vision évolue…
Le rôle de l’inflammation dans le cerveau
Le cerveau possède son propre système immunitaire, impliquant des cellules appelées microglies.
En cas d’agression (toxines, stress, déséquilibre nutritionnel), ces cellules s’activent.
👉 Problème : lorsqu’elles restent activées en permanence, elles entretiennent une inflammation chronique neurotoxique.
Conséquences possibles :
- stress oxydatif
- dommages neuronaux
- accélération de la dégénérescence
👉 Ce phénomène est aujourd’hui appelé neuroinflammation.
Oméga 6 / Oméga 3 : un déséquilibre moderne
Notre alimentation actuelle est profondément déséquilibrée :
- trop d’oméga 6 (huiles industrielles, produits transformés)
- pas assez d’oméga 3 (poissons gras, algues, graines)
👉 Résultat : un terrain pro-inflammatoire permanent
Pourquoi c’est crucial pour le cerveau ?
Les membranes neuronales sont riches en lipides.
👉 Leur composition influence directement :
- la communication entre neurones
- la fluidité membranaire
- la réponse inflammatoire
Les oméga 3 (EPA/DHA) sont connus pour :
- leurs effets anti-inflammatoires
- leur rôle neuroprotecteur
- leur capacité à moduler la microglie
Ce que disent les recherches
Sans parler de solution miracle, plusieurs travaux suggèrent que :
- la neuroinflammation est impliquée dans Parkinson
- les oméga 3 pourraient ralentir certains processus inflammatoires
- le stress oxydatif est un facteur aggravant majeur
👉 Cela renforce une idée essentielle :
le terrain biologique compte autant que la maladie elle-même
Pourquoi mesurer son état inflammatoire ?
Aujourd’hui, beaucoup de personnes :
- ignorent leur niveau d’inflammation
- ne connaissent pas leur ratio oméga 6 / oméga 3
👉 Pourtant, ce ratio est un marqueur clé de santé globale
Un déséquilibre peut :
- favoriser un terrain inflammatoire chronique
- impacter le cerveau, le cœur, et le métabolisme
- aggraver certains processus dégénératifs
Et si vous pouviez agir à votre niveau ?
Sans prétendre traiter une maladie, il est possible d’agir sur :
- son alimentation
- son équilibre lipidique
- son niveau d’inflammation
👉 La première étape logique : mesurer
C’est précisément l’objectif du test proposé sur Alixxa :
✔ connaître votre ratio oméga 6 / oméga 3
✔ évaluer votre terrain inflammatoire
✔ adapter votre stratégie nutritionnelle
Vers une approche plus globale de la santé
La maladie de Parkinson reste complexe et multifactorielle.
Mais une chose devient claire :
👉 ignorer l’inflammation chronique aujourd’hui, c’est passer à côté d’un levier essentiel de prévention
Rééquilibrer son terrain, ce n’est pas guérir…
👉 c’est donner à son corps un environnement plus favorable
Conclusion
Et si la vraie question n’était pas seulement :
👉 “comment traiter la maladie ?”
mais aussi
👉 “dans quel terrain cette maladie se développe-t-elle ?”
L’inflammation chronique pourrait bien être l’une des clés.

Chaque organisme est unique, et le niveau d’inflammation varie d’une personne à l’autre.
En remplissant notre formulaire de contact, vous pouvez bénéficier d’une évaluation personnalisée de votre terrain inflammatoire par un test sanguin, réalisée à partir de critères physiologiques clés.
Nous vous orienterons vers des solutions naturelles de haute qualité, adaptées à votre profil, afin de rééquilibrer durablement votre physiologie, soutenir les mécanismes naturels de résolution de l’inflammation et prévenir son entretien dans le temps.
Livre Blanc de l’Inflammation de bas grade : Télécharger pdf
Guide pratique du test Omega 6 Omega 3 : Télécharger pdf
Oméga-3 : source végétale et équilibre lipidique

Oméga-3 : pourquoi la source végétale pourrait être la meilleure option pour votre équilibre lipidique
Les oméga-3 sont aujourd’hui reconnus comme des nutriments essentiels pour l’équilibre de l’organisme. Ils interviennent dans de nombreux processus biologiques : santé cardiovasculaire, régulation de l’inflammation, fonctionnement du cerveau ou encore équilibre métabolique.
Face à ces bénéfices, beaucoup de personnes se tournent naturellement vers les compléments d’huile de poisson. Pourtant, une question mérite d’être posée : s’agit-il réellement de la source la plus optimale ?
Certaines recherches récentes invitent à regarder de plus près l’origine réelle des oméga-3 dans l’écosystème marin.
D’où viennent réellement les oméga-3 marins ?
Contrairement à une idée largement répandue, les poissons ne produisent pas eux-mêmes les oméga-3 DHA et EPA.
Ces acides gras proviennent en réalité des micro-algues marines, qui constituent la base de la chaîne alimentaire océanique.
Les poissons accumulent ces nutriments en consommant :
- des micro-algues
- ou d’autres organismes qui s’en nourrissent.
Autrement dit, les micro-algues représentent la source originelle des oméga-3 marins.
Aujourd’hui, la technologie permet de produire directement ces acides gras à partir de cultures de micro-algues contrôlées, sans passer par l’intermédiaire du poisson.

Les limites potentielles des huiles de poisson traditionnelles
Les compléments à base d’huile de poisson restent largement utilisés. Cependant, plusieurs éléments sont régulièrement évoqués dans la littérature scientifique.
1. Un risque d’oxydation des acides gras
Les oméga-3 sont des molécules fragiles qui peuvent s’oxyder facilement lorsqu’elles sont exposées à la chaleur, à la lumière ou à l’air.
Cette oxydation peut réduire leur efficacité et altérer leur qualité nutritionnelle.
2. La présence possible de contaminants marins
Certains poissons peuvent accumuler au cours de leur vie des contaminants présents dans l’environnement marin :
- mercure
- PCB
- dioxines
Même si les compléments sérieux sont purifiés, la qualité peut varier selon les fabricants.
3. Les inconforts digestifs
De nombreuses personnes rapportent :
- reflux
- goût de poisson
- éructations après la prise.
Ces effets sont souvent liés à l’oxydation ou à la digestion des huiles de poisson.
Les oméga-3 issus des micro-algues : une approche plus directe
Les compléments d’oméga-3 provenant des micro-algues marines gagnent en popularité pour plusieurs raisons.
Une source directe
Les micro-algues sont la véritable origine des oméga-3 DHA et EPA dans l’océan.
Les utiliser directement permet d’éviter une étape de la chaîne alimentaire.
Une pureté mieux contrôlée
Les micro-algues destinées aux compléments sont cultivées dans des environnements fermés et contrôlés, ce qui limite l’exposition aux polluants marins.
Une meilleure stabilité
Les procédés modernes d’extraction permettent de préserver la fraîcheur et la stabilité des acides gras.
Une digestion souvent plus confortable
De nombreux utilisateurs rapportent une prise plus facile, sans reflux ni arrière-goût.
DHA et EPA : pourquoi leur équilibre est important
Les deux principaux oméga-3 marins sont :
- DHA (acide docosahexaénoïque) : essentiel pour le cerveau, la vision et les membranes cellulaires
- EPA (acide eicosapentaénoïque) : impliqué dans la régulation des processus inflammatoires
Un bon équilibre entre ces deux acides gras est considéré comme important pour soutenir l’organisme.
Le point clé souvent oublié : votre équilibre oméga-6 / oméga-3
Au-delà de la source des oméga-3, un facteur majeur influence l’inflammation de bas grade : le ratio entre oméga-6 et oméga-3 dans l’organisme.
Dans l’alimentation moderne, ce ratio peut atteindre :
- 15:1
- voire 20:1
Alors que les chercheurs estiment qu’un ratio plus proche de 3:1 ou 5:1 serait plus favorable à l’équilibre inflammatoire.
Ce déséquilibre est aujourd’hui étudié dans de nombreuses problématiques de santé.
Le test qui permet de mesurer votre équilibre en oméga-3
Plutôt que de deviner si votre alimentation est équilibrée, il est aujourd’hui possible de mesurer directement votre profil d’acides gras.
Certains tests sanguins analysent :
- le ratio oméga-6 / oméga-3
- le niveau de DHA et EPA
- l’équilibre global des lipides membranaires
Ce type d’analyse permet de savoir précisément :
✔ si votre niveau d’oméga-3 est optimal
✔ si votre inflammation nutritionnelle est élevée
✔ si des ajustements alimentaires sont nécessaires.
👉 Découvrir le test d’équilibre oméga-6 / oméga-3
Conclusion
Les oméga-3 jouent un rôle central dans l’équilibre de l’organisme.
Si les huiles de poisson ont longtemps été la source la plus populaire, les micro-algues marines représentent aujourd’hui une alternative directe, plus contrôlée et potentiellement plus stable.
Mais au-delà du choix du complément, le facteur déterminant reste votre équilibre réel en oméga-3 dans l’organisme.
Et la seule façon de le savoir avec précision reste de le mesurer grâce à un test adapté.
Section recherche scientifique
Plusieurs travaux scientifiques ont étudié les sources d’oméga-3 et leur impact sur la santé.
Les recherches confirment notamment que les micro-algues sont la source primaire des acides gras DHA et EPA dans les écosystèmes marins.
Certaines études ont également montré que les huiles de poisson commerciales peuvent présenter des niveaux variables d’oxydation.
D’autres travaux mettent en évidence l’importance du ratio oméga-6 / oméga-3 dans la régulation de l’inflammation et du risque cardiométabolique.
Références scientifiques
- Calder PC. Omega-3 fatty acids and inflammatory processes. Nutrients. 2010.
- Albert BB et al. Fish oil supplements in New Zealand are highly oxidised and do not meet label content of n-3 PUFA. Scientific Reports. 2015.
- Swanson D, Block R, Mousa SA. Omega-3 fatty acids EPA and DHA: health benefits throughout life. Advances in Nutrition. 2012.
- Nichols PD et al. Production of omega-3 oils from microalgae. Marine Drugs. 2014.
- Simopoulos AP. The importance of the omega-6/omega-3 fatty acid ratio. Biomedicine & Pharmacotherapy. 2002
✔ Si vous souhaitez mieux comprendre votre terrain biologique,
il peut être utile d’évaluer votre niveau d’inflammation chronique et votre équilibre oméga-6 / oméga-3.
👉 Vous pouvez réaliser ce bilan en quelques jours grâce au test d’état inflammatoire.

Chaque organisme est unique, et le niveau d’inflammation varie d’une personne à l’autre.
Livre Blanc de l’Inflammation de bas grade : Télécharger pdf
Guide pratique du test Omega 6 Omega 3 : Télécharger pdf
[forminator_form id= »394″]
Maladie de Charcot et inflammation chronique
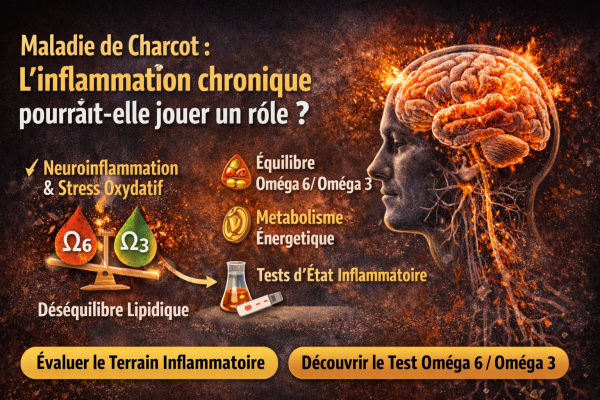
Maladie de Charcot : l’inflammation chronique pourrait-elle jouer un rôle ?
La sclérose latérale amyotrophique (SLA), souvent appelée maladie de Charcot, est une pathologie neurodégénérative grave qui entraîne la destruction progressive des neurones moteurs responsables du contrôle des muscles.
Elle provoque progressivement :
- une faiblesse musculaire
- des troubles de la parole et de la déglutition
- une paralysie progressive
Aujourd’hui, les traitements disponibles restent limités.
Cependant, la recherche explore de plus en plus le rôle du terrain biologique, notamment l’inflammation chronique et le métabolisme lipidique.
Une maladie où l’inflammation du système nerveux est impliquée
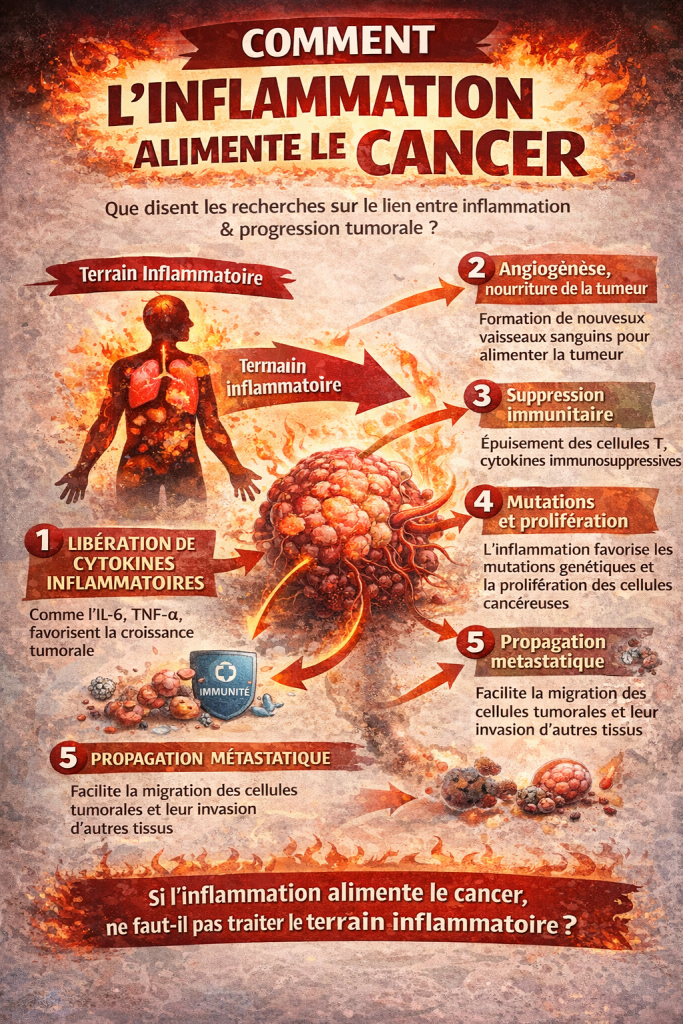
De nombreuses études ont montré que la SLA s’accompagne d’un phénomène appelé neuroinflammation.
Dans le cerveau et la moelle épinière :
- les microglies (cellules immunitaires du cerveau) s’activent
- des cytokines inflammatoires sont libérées
- les neurones deviennent plus vulnérables au stress oxydatif.
L’inflammation est normalement un mécanisme de défense, mais lorsqu’elle devient chronique et mal régulée, elle peut contribuer à la dégénérescence neuronale.
Ce phénomène est aujourd’hui observé dans plusieurs maladies neurodégénératives :
- Alzheimer
- Parkinson
- sclérose en plaques
- SLA.
Le rôle potentiel des lipides et du ratio oméga-6 / oméga-3
Les membranes des neurones sont particulièrement riches en acides gras polyinsaturés, notamment :
- oméga-3 (EPA, DHA)
- oméga-6 (acide linoléique, acide arachidonique)
Ces molécules participent à :
- la communication neuronale
- la fluidité des membranes
- la régulation de l’inflammation.
Cependant, l’équilibre entre ces deux familles est crucial.
Dans l’alimentation occidentale moderne, le ratio est souvent :
1 oméga-3 pour 15 à 20 oméga-6
alors que de nombreux chercheurs estiment qu’un ratio 1:1 à 1:4 serait plus physiologique.
Un excès d’oméga-6 peut favoriser :
- la production de médiateurs inflammatoires
- le stress oxydatif
- la neuroinflammation.
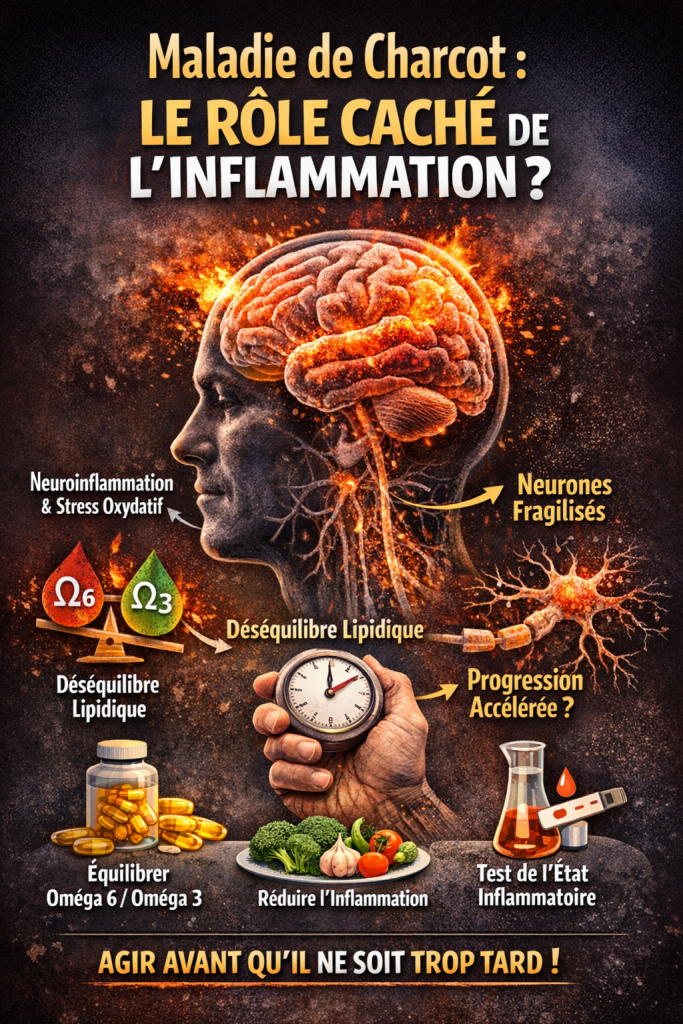
Ce que disent les études sur les oméga et la maladie de Charcot
La recherche sur les lipides et la SLA reste complexe et parfois surprenante.
Certaines études animales ont montré que :
- une supplémentation massive en oméga-3 seule peut accélérer la progression de la maladie.
D’autres travaux indiquent que :
- un équilibre entre oméga-6 et oméga-3 pourrait moduler la progression de la maladie.
Enfin, certaines études chez l’humain suggèrent que :
- des niveaux sanguins plus élevés de certains oméga-3 sont associés à une progression plus lente de la maladie.
Ces résultats montrent une chose essentielle :
👉 ce n’est probablement pas un nutriment isolé qui compte, mais l’équilibre global du métabolisme lipidique.
Le rôle possible du métabolisme énergétique
Un autre aspect intéressant concerne le métabolisme énergétique.
Chez de nombreux patients atteints de SLA, les chercheurs observent :
- un hyper-métabolisme
- une utilisation accrue des lipides par l’organisme.
Dans certains modèles animaux, une alimentation plus riche en graisses a même montré un effet neuroprotecteur et une amélioration de la survie neuronale.
Ces observations suggèrent que la nutrition et le métabolisme pourraient jouer un rôle plus important qu’on ne le pensait.
Peut-on agir sur le terrain inflammatoire ?
Même si aucun régime ne peut aujourd’hui guérir la SLA, plusieurs pistes sont étudiées pour améliorer le terrain biologique :
1. Équilibrer le ratio oméga-6 / oméga-3
Objectif souvent évoqué :
entre 2:1 et 4:1
2. Réduire l’inflammation systémique
Cela peut inclure :
- réduction des huiles raffinées riches en oméga-6
- augmentation des poissons gras
- alimentation anti-inflammatoire
3. Soutenir le métabolisme énergétique
Certains travaux explorent :
- les régimes riches en lipides
- les corps cétoniques
- le rôle du microbiote.
Ces pistes sont encore en cours d’étude et ne remplacent pas un suivi médical.
Pourquoi mesurer son état inflammatoire peut être utile
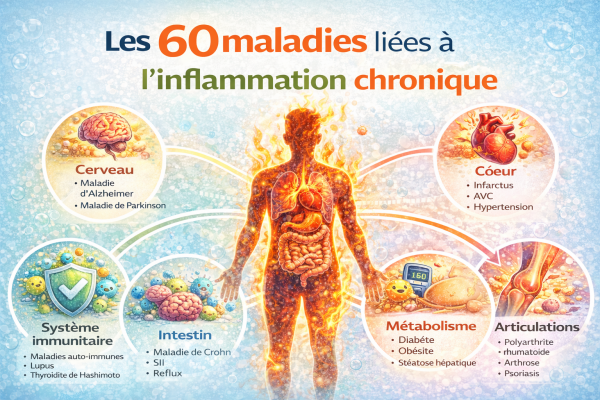
L’inflammation chronique est aujourd’hui associée à plus de 200 maladies modernes :
- maladies cardiovasculaires
- diabète
- maladies auto-immunes
- maladies neurodégénératives.
Pour cette raison, de plus en plus de chercheurs s’intéressent à l’évaluation du terrain inflammatoire.
Le ratio oméga-6 / oméga-3 dans l’organisme constitue l’un des indicateurs les plus étudiés pour estimer cet équilibre.
Connaître ce ratio permet notamment :
- d’évaluer l’état inflammatoire global
- d’adapter l’alimentation
- de suivre l’évolution du terrain biologique.
👉 C’est précisément l’objectif du test d’évaluation de l’état inflammatoire proposé sur Alixxa.
Conclusion
La maladie de Charcot reste aujourd’hui une pathologie complexe dont les causes exactes ne sont pas entièrement comprises.
Cependant, la recherche met en évidence plusieurs facteurs biologiques importants :
- la neuroinflammation
- le stress oxydatif
- le métabolisme lipidique
- l’équilibre entre oméga-6 et oméga-3.
Ces découvertes ouvrent la voie à une approche plus globale de la santé neurologique, où l’équilibre inflammatoire du corps pourrait jouer un rôle déterminant.
✔ Si vous souhaitez mieux comprendre votre terrain biologique,
il peut être utile d’évaluer votre niveau d’inflammation chronique et votre équilibre oméga-6 / oméga-3.
👉 Vous pouvez réaliser ce bilan en quelques secondes grâce au test d’état inflammatoire.

Chaque organisme est unique, et le niveau d’inflammation varie d’une personne à l’autre.
En remplissant notre formulaire de contact, vous pouvez bénéficier d’une évaluation personnalisée de votre terrain inflammatoire par un test sanguin, réalisée à partir de critères physiologiques clés.
Nous vous orienterons vers des solutions naturelles de haute qualité, adaptées à votre profil, afin de rééquilibrer durablement votre physiologie, soutenir les mécanismes naturels de résolution de l’inflammation et prévenir son entretien dans le temps.
Livre Blanc de l’Inflammation de bas grade : Télécharger pdf
Guide pratique du test Omega 6 Omega 3 : Télécharger pdf
[forminator_form id= »394″]
Maladie de Basedow : une maladie auto-immune liée à l’inflammation
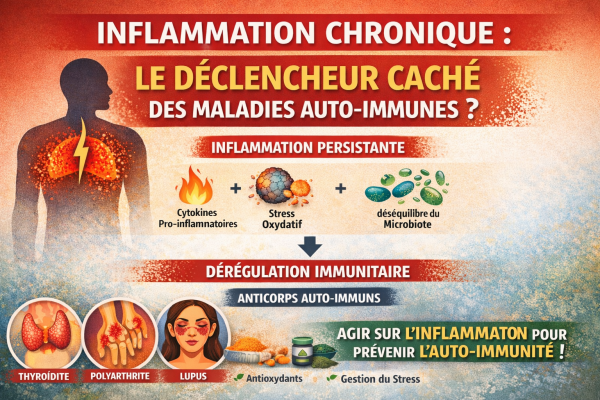
Inflammation chronique et maladie de Basedow : comprendre le rôle du terrain inflammatoire
La Maladie de Basedow est l’une des causes les plus fréquentes d’hyperthyroïdie dans le monde. Cette affection auto-immune se caractérise par une stimulation excessive de la glande thyroïde due à la présence d’anticorps dirigés contre le récepteur de la TSH.
Si les mécanismes immunologiques de cette maladie sont aujourd’hui bien connus, les chercheurs s’intéressent de plus en plus au rôle du terrain inflammatoire dans son déclenchement et son évolution.
En effet, l’inflammation chronique de bas grade, souvent silencieuse, pourrait contribuer à déréguler l’immunité et favoriser l’apparition de maladies auto-immunes, dont la maladie de Basedow.
Maladie de Basedow : une dérégulation du système immunitaire
Dans la Maladie de Basedow, le système immunitaire produit des anticorps appelés TRAb (thyroid receptor antibodies).
Ces anticorps :
- se fixent sur le récepteur de la TSH
- stimulent la thyroïde de manière excessive
- provoquent une production élevée d’hormones thyroïdiennes.
Cette hyperstimulation entraîne les symptômes classiques de l’hyperthyroïdie :
- accélération du rythme cardiaque
- perte de poids
- nervosité
- fatigue
- troubles du sommeil
- parfois une atteinte oculaire appelée orbitopathie.
Mais la question fondamentale reste : pourquoi le système immunitaire se dérègle-t-il ?
De plus en plus d’études suggèrent que l’inflammation chronique systémique pourrait favoriser ce type de dérégulation immunitaire.
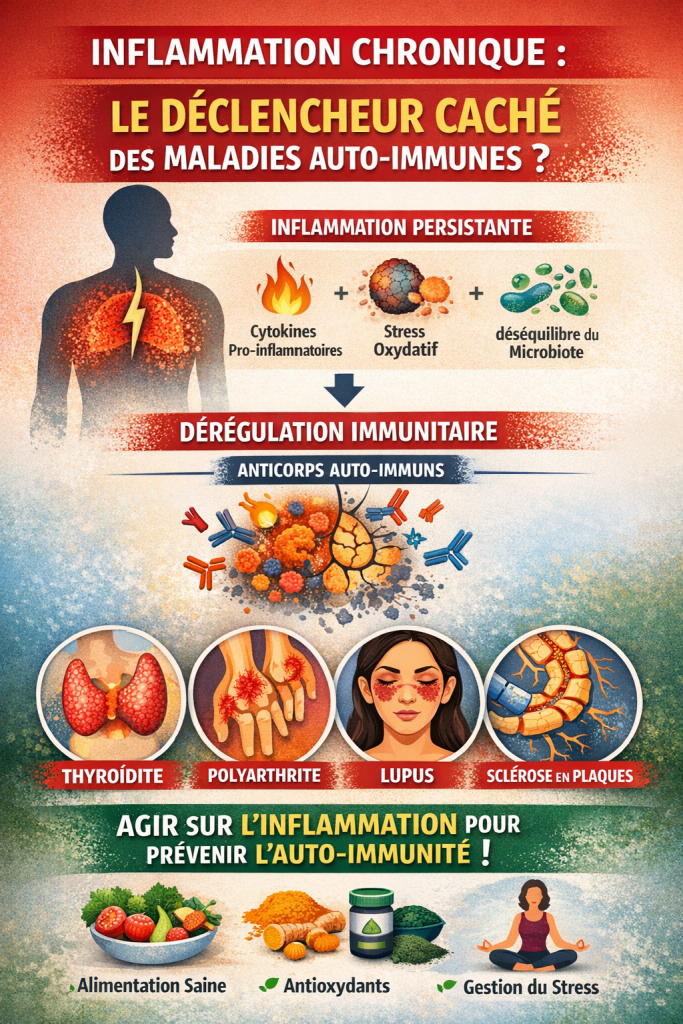
L’inflammation chronique de bas grade : un terrain favorisant l’auto-immunité
L’inflammation de bas grade correspond à une activation persistante et modérée du système immunitaire.
Contrairement à l’inflammation aiguë (infection, blessure), elle est souvent silencieuse et prolongée.
Elle peut être entretenue par plusieurs facteurs :
- alimentation riche en produits ultra-transformés
- excès d’oméga-6 par rapport aux oméga-3
- stress chronique
- dysbiose intestinale
- exposition aux polluants et perturbateurs endocriniens
- manque d’activité physique.
Dans ce contexte, certaines voies inflammatoires sont constamment activées, notamment :
- le facteur de transcription NF-κB
- les cytokines pro-inflammatoires (IL-6, TNF-α, IL-1β).
Ces molécules jouent un rôle clé dans la régulation de l’immunité et peuvent contribuer à favoriser l’apparition de maladies auto-immunes lorsque leur production devient excessive.
Stress oxydatif et inflammation dans les maladies auto-immunes
Un autre facteur important est le stress oxydatif.
Il correspond à un déséquilibre entre :
- la production de radicaux libres
- les capacités antioxydantes de l’organisme.
Lorsque ce déséquilibre persiste, il peut :
- endommager les cellules
- amplifier l’inflammation
- perturber la régulation du système immunitaire.
Dans le cas de la thyroïde, cet environnement oxydatif peut favoriser l’activation de réponses immunitaires anormales dirigées contre les tissus thyroïdiens.
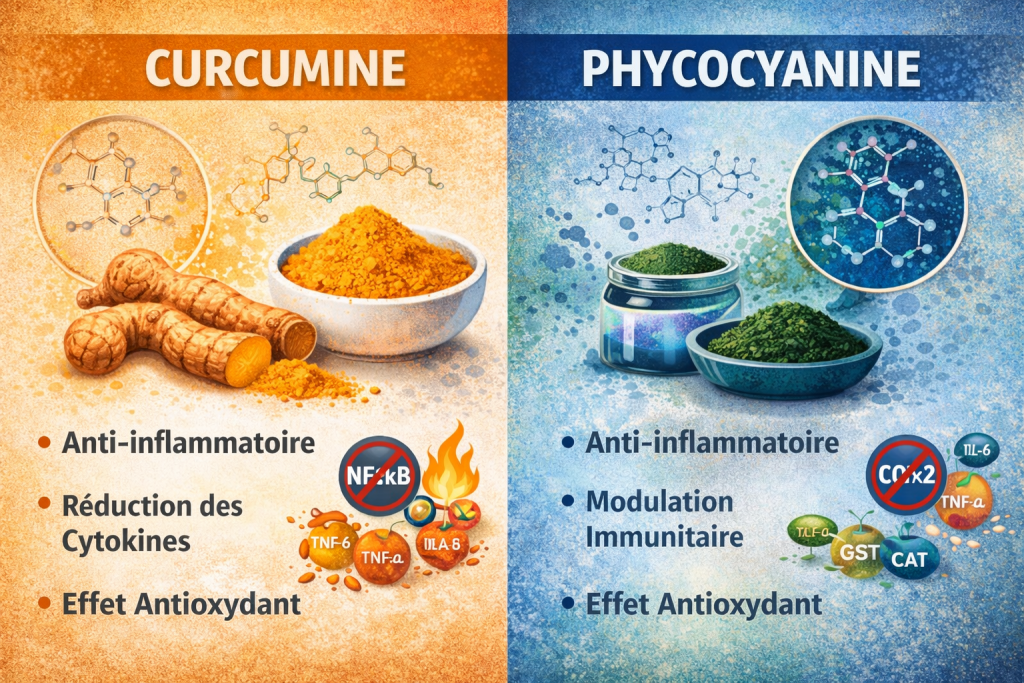
Curcumine – Phycocyanine
La curcumine : un modulateur naturel de l’inflammation
Parmi les molécules naturelles étudiées pour leurs effets anti-inflammatoires, la Curcumine occupe une place importante.
Extraite du curcuma, cette substance appartient à la famille des polyphénols et possède plusieurs propriétés biologiques intéressantes.
Inhibition des voies inflammatoires
La Curcumine est connue pour inhiber l’activation du facteur NF-κB, l’un des principaux régulateurs de l’inflammation.
Elle peut également réduire la production de plusieurs cytokines inflammatoires comme :
- TNF-α
- IL-1β
- IL-6.
Effet antioxydant
La Curcumine contribue également à renforcer les défenses antioxydantes de l’organisme en stimulant certaines enzymes protectrices comme :
- la superoxyde dismutase (SOD)
- la catalase
- le glutathion.
Modulation de l’immunité
Certaines recherches suggèrent que la Curcumine pourrait également moduler l’activité des cellules immunitaires, ce qui expliquerait son intérêt potentiel dans les maladies inflammatoires et auto-immunes.
La phycocyanine : le pigment anti-inflammatoire de la spiruline
La Phycocyanine est un pigment naturel présent dans la spiruline.
Elle est responsable de la couleur bleu-vert caractéristique de cette microalgue et possède des propriétés biologiques remarquables.
Action anti-inflammatoire
La Phycocyanine agit notamment en inhibant l’enzyme COX-2, impliquée dans la production de prostaglandines inflammatoires.
Ce mécanisme est comparable à celui de certains anti-inflammatoires classiques.
Protection contre le stress oxydatif
La Phycocyanine possède également une forte capacité antioxydante.
Elle peut :
- neutraliser les radicaux libres
- protéger les cellules contre les dommages oxydatifs
- limiter l’amplification des processus inflammatoires.
Effets sur l’immunité
Plusieurs études suggèrent que la phycocyanine pourrait également contribuer à réguler certaines réponses immunitaires en réduisant la production de cytokines inflammatoires.
Curcumine et phycocyanine : une synergie anti-inflammatoire
La curcumine et la Phycocyanine agissent sur plusieurs mécanismes complémentaires de l’inflammation.
Leur association pourrait contribuer à :
- réduire l’activation des voies inflammatoires
- diminuer la production de cytokines
- protéger les cellules contre le stress oxydatif
- soutenir l’équilibre immunitaire.
Cette approche vise avant tout à agir sur le terrain inflammatoire global, susceptible d’influencer le développement de nombreuses maladies chroniques.
Synergie potentielle : curcumine + phycocyanine
Les deux molécules agissent sur des voies complémentaires :
| Action | Curcumine | Phycocyanine |
|---|---|---|
| NF-κB | ✔ | ✔ |
| COX-2 | ✔ | ✔ fort |
| Antioxydant | ✔ | ✔✔ |
| Cytokines | ✔ | ✔ |
| Immunomodulation | ✔ | ✔ |
La combinaison pourrait donc :
- réduire l’inflammation systémique
- limiter le stress oxydatif
- stabiliser l’immunité.
C’est probablement la logique physiologique de leur association.
Rétablir l’équilibre inflammatoire : une approche globale
La réduction de l’inflammation chronique repose généralement sur une approche globale du mode de vie.
Plusieurs leviers peuvent contribuer à restaurer un meilleur équilibre inflammatoire :
alimentation anti-inflammatoire
- augmentation des fruits et légumes riches en polyphénols
- apport suffisant en oméga-3
- réduction du sucre et des aliments ultra-transformés.
équilibre du microbiote intestinal
La santé intestinale joue un rôle central dans la régulation de l’immunité.
Un microbiote équilibré peut contribuer à limiter les réactions inflammatoires excessives.
hygiène de vie
- activité physique régulière
- sommeil réparateur
- gestion du stress.
En résumé
- La Maladie de Basedow est une maladie auto-immune favorisée par un terrain inflammatoire.
- L’inflammation chronique de bas grade peut amplifier l’activation immunitaire.
- La Curcumine agit en inhibant les voies inflammatoires (NF-κB, cytokines).
- La Phycocyanine possède des effets anti-inflammatoires et antioxydants puissants.
- Leur association pourrait aider à réduire le terrain inflammatoire, ce qui peut être bénéfique dans les maladies auto-immunes.
Conclusion
La Maladie de Basedow est une maladie auto-immune complexe dans laquelle interviennent de nombreux facteurs génétiques, immunitaires et environnementaux.
Les recherches récentes suggèrent que l’inflammation chronique de bas grade pourrait jouer un rôle important dans la dérégulation du système immunitaire.
Dans ce contexte, certaines molécules naturelles comme la Curcumine et la Phycocyanine font l’objet d’un intérêt croissant pour leurs propriétés anti-inflammatoires et antioxydantes.
Bien qu’elles ne remplacent pas les traitements médicaux, ces approches pourraient contribuer à soutenir l’équilibre inflammatoire et immunitaire de l’organisme.

Je veux en savoir plus à propos de la façon de tester mon état inflammatoire et de connaitre la méthode pour rétablir cet équilibre vital. Je clique ici pour accéder à l’information!
Hernie discale et inflammation chronique sont liés
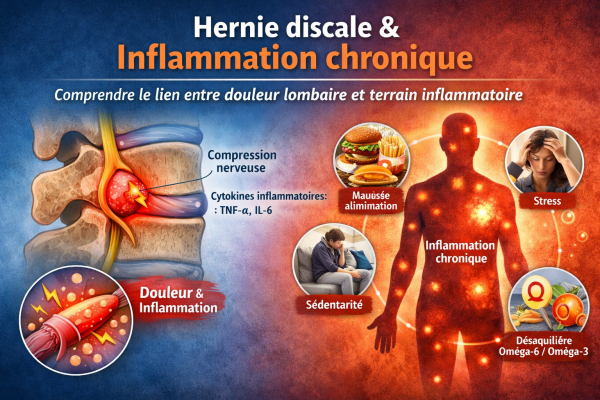
Hernie discale et inflammation chronique : un lien souvent sous-estimé
La hernie discale est l’une des causes les plus fréquentes de douleurs lombaires et sciatiques. Elle survient lorsqu’une partie du disque intervertébral sort de son emplacement et vient comprimer une racine nerveuse.
Mais une question de plus en plus étudiée par les chercheurs est la suivante : la douleur de la hernie discale est-elle uniquement mécanique, ou l’inflammation joue-t-elle un rôle majeur ?
De nombreuses études suggèrent aujourd’hui que l’état inflammatoire global du corps pourrait influencer l’intensité de la douleur, la récupération et la souplesse des tissus.
Hernie discale : une lésion mécanique… mais aussi inflammatoire
Un disque intervertébral agit comme un amortisseur entre les vertèbres. Avec l’âge, les micro-traumatismes ou certaines contraintes mécaniques, il peut se fissurer.
Lorsque le noyau du disque sort de sa position normale, il peut :
- comprimer un nerf
- provoquer une irritation locale
- déclencher une réaction immunitaire
Les recherches montrent que la douleur ne provient pas uniquement de la compression nerveuse, mais aussi de la libération de molécules inflammatoires autour du disque lésé.
Parmi elles :
- TNF-alpha
- interleukine-6 (IL-6)
- prostaglandines
- cytokines inflammatoires
Ces médiateurs peuvent amplifier la douleur et entretenir un cercle inflammatoire.
L’inflammation chronique peut aggraver la douleur lombaire
Certaines personnes souffrent d’un terrain inflammatoire chronique silencieux, souvent lié à :
- une alimentation déséquilibrée
- un excès d’oméga-6 par rapport aux oméga-3
- la sédentarité
- le stress chronique
- des troubles métaboliques (insuline, surpoids)
Dans ce contexte, le système immunitaire est déjà en état d’alerte.
Lorsqu’une hernie discale survient, la réponse inflammatoire locale peut devenir plus intense, ce qui peut :
- augmenter la sensibilité nerveuse
- prolonger la durée de la douleur
- ralentir la récupération des tissus
- favoriser les lombalgies chroniques.
Réduire l’inflammation peut-il améliorer la douleur ?
Plusieurs approches utilisées en médecine et en recherche suggèrent qu’agir sur l’inflammation peut aider à réduire les symptômes.
Certaines stratégies visent à :
- diminuer les cytokines inflammatoires
- améliorer la souplesse des tissus
- favoriser la récupération nerveuse.
Parmi les approches souvent étudiées :
1. L’équilibre oméga-6 / oméga-3
Un déséquilibre en faveur des oméga-6 favorise la production de médiateurs inflammatoires.
À l’inverse, les oméga-3 (EPA, DHA) sont associés à des effets anti-inflammatoires qui pourraient contribuer à réduire certaines douleurs musculo-squelettiques.
2. L’activité physique adaptée
Le mouvement améliore :
- la circulation locale
- la nutrition des disques intervertébraux
- la souplesse musculaire
Cela peut contribuer à réduire les tensions autour de la colonne vertébrale.
3. L’alimentation anti-inflammatoire
Certaines habitudes alimentaires sont associées à une réduction de l’inflammation :
- légumes et fruits riches en polyphénols
- poissons gras
- réduction des sucres raffinés
- diminution des aliments ultra-transformés.
4. La gestion du stress
Le stress chronique stimule le cortisol et certaines cytokines inflammatoires.
Des pratiques comme :
- la respiration
- la méditation
- le sommeil réparateur
peuvent indirectement contribuer à améliorer la récupération.
Inflammation et laxité des tissus : un facteur possible
Un terrain inflammatoire chronique peut également influencer la qualité des tissus conjonctifs, notamment :
- ligaments
- fascias
- muscles stabilisateurs.
L’inflammation prolongée peut altérer la régénération du collagène et favoriser une perte de tonicité des structures de soutien de la colonne vertébrale, ce qui peut accentuer l’instabilité et les douleurs.
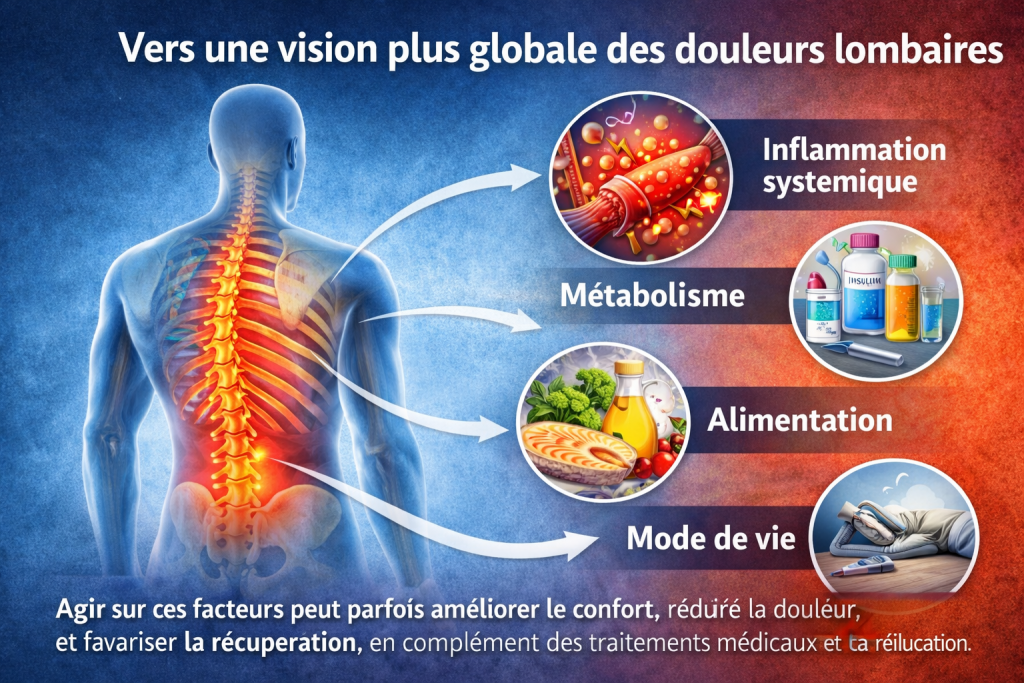
Vers une vision plus globale des douleurs lombaires
Aujourd’hui, de nombreux spécialistes s’accordent sur une approche plus globale des douleurs lombaires.
La hernie discale n’est pas seulement une question de disque abîmé : elle peut aussi être influencée par :
- l’inflammation systémique
- le métabolisme
- l’alimentation
- le mode de vie.
Agir sur ces facteurs peut parfois améliorer le confort, réduire la douleur et favoriser la récupération, en complément des traitements médicaux et de la rééducation.
Conclusion
La hernie discale reste une pathologie mécanique de la colonne vertébrale. Cependant, de nombreuses recherches suggèrent que l’inflammation joue un rôle important dans la douleur et la chronicité des symptômes.
Rééquilibrer son terrain inflammatoire, notamment par l’alimentation, l’activité physique et l’hygiène de vie, pourrait contribuer à améliorer la qualité de vie des personnes souffrant de lombalgie ou de sciatique.
Comprendre son niveau d’inflammation pourrait ainsi devenir un élément clé dans la prévention et la gestion des douleurs chroniques du dos.
Ce que dit la recherche médicale sur l’inflammation et la hernie discale
Depuis une vingtaine d’années, plusieurs travaux scientifiques ont montré que la douleur liée à la hernie discale ne s’explique pas uniquement par la compression mécanique d’un nerf.
Lorsque le disque intervertébral se fissure et que le noyau pulpeux entre en contact avec les tissus environnants, le système immunitaire peut déclencher une réaction inflammatoire locale.
Des études ont identifié la présence de médiateurs inflammatoires élevés autour des disques lésés, notamment :
- TNF-α (Tumor Necrosis Factor alpha)
- interleukine-6 (IL-6)
- interleukine-1β
- prostaglandines inflammatoires.
Ces molécules sont connues pour :
- augmenter la sensibilité des fibres nerveuses
- amplifier la perception de la douleur
- prolonger l’inflammation locale.
Certaines recherches ont même montré que l’intensité de la douleur lombaire pouvait être davantage corrélée à l’activité inflammatoire qu’au volume réel de la hernie discale observée à l’imagerie.
Cela pourrait expliquer pourquoi deux personnes présentant une hernie discale similaire à l’IRM peuvent ressentir des niveaux de douleur très différents.
D’autres travaux suggèrent également que les personnes présentant un niveau élevé d’inflammation systémique pourraient être plus susceptibles de développer des douleurs lombaires chroniques.
Cette hypothèse ouvre la voie à une approche plus globale de la santé du dos, intégrant :
- le métabolisme
- l’alimentation
- l’équilibre des acides gras
- l’état inflammatoire général de l’organisme.
Et si votre douleur révélait un terrain inflammatoire ?
De nombreuses personnes vivent avec une inflammation chronique de bas grade sans le savoir.
Ce phénomène, parfois silencieux pendant des années, peut contribuer à l’apparition ou à l’aggravation de nombreux troubles :
- douleurs articulaires
- lombalgies chroniques
- fatigue persistante
- troubles métaboliques
- maladies cardiovasculaires.
Lorsqu’une hernie discale apparaît dans ce contexte, l’inflammation déjà présente dans l’organisme peut amplifier la réaction locale autour du disque et du nerf.
C’est pourquoi de plus en plus de spécialistes s’intéressent à une approche globale consistant à mieux comprendre l’état inflammatoire du corps.
Identifier ce terrain inflammatoire peut permettre :
- d’adapter l’alimentation
- d’améliorer l’équilibre oméga-6 / oméga-3
- d’optimiser l’hygiène de vie
- et parfois de réduire les facteurs favorisant la douleur chronique.
Découvrez votre niveau d’inflammation en quelques minutes
Saviez-vous qu’il est aujourd’hui possible d’évaluer simplement l’état inflammatoire de votre organisme grâce à certains marqueurs sanguins ?
Ce type d’analyse permet notamment d’observer l’équilibre des acides gras impliqués dans la régulation de l’inflammation.
Cet indicateur peut offrir un éclairage intéressant pour les personnes souffrant de :
- douleurs chroniques
- fatigue persistante
- troubles métaboliques
- ou inflammations récurrentes.
C’est justement l’objectif du test de l’état inflammatoire proposé sur notre site : aider chacun à mieux comprendre son terrain biologique afin d’agir plus efficacement sur les facteurs qui influencent la santé au quotidien.
En quelques jours, vous pouvez découvrir si votre organisme évolue dans un équilibre anti-inflammatoire… ou au contraire dans un terrain inflammatoire à corriger.
Douleurs chroniques : et si l’inflammation était la clé oubliée ?
De plus en plus de chercheurs s’intéressent aujourd’hui au rôle de l’inflammation chronique dans de nombreuses douleurs persistantes : lombalgies, douleurs articulaires, fatigue inexpliquée ou encore troubles métaboliques.
Pendant longtemps, ces douleurs ont été considérées uniquement sous l’angle mécanique ou structurel. Pourtant, certaines observations intriguent les médecins : deux personnes peuvent présenter une lésion similaire — par exemple une hernie discale visible à l’IRM — et ressentir des niveaux de douleur totalement différents.
Une explication possible réside dans l’état inflammatoire global de l’organisme.
Lorsque le corps évolue dans un terrain inflammatoire chronique, certaines molécules appelées cytokines inflammatoires (comme TNF-α ou IL-6) peuvent amplifier la sensibilité des nerfs et prolonger les phénomènes douloureux.
Autrement dit, la douleur ne dépend pas uniquement de la lésion, mais aussi du terrain biologique dans lequel elle survient.
C’est pourquoi de plus en plus de spécialistes s’intéressent à une approche globale de la santé, qui inclut :
- l’alimentation
- l’équilibre des acides gras
- l’activité physique
- la gestion du stress
- et surtout le niveau d’inflammation de l’organisme.
Comprendre cet état inflammatoire peut parfois apporter un éclairage précieux pour les personnes souffrant de douleurs persistantes depuis des mois, voire des années.
👉 Et si certaines douleurs chroniques n’étaient pas seulement mécaniques… mais aussi inflammatoires ?
Comprendre son inflammation : une première étape vers l’équilibre
Aujourd’hui, il est possible d’obtenir des informations précieuses sur son terrain inflammatoire grâce à l’analyse de certains marqueurs sanguins.
Ces indicateurs permettent notamment d’évaluer l’équilibre entre les acides gras pro-inflammatoires et anti-inflammatoires, un facteur reconnu pour influencer de nombreux processus biologiques.
Pour les personnes souffrant de :
- douleurs lombaires
- fatigue chronique
- inflammation articulaire
- troubles métaboliques
- ou inconforts persistants inexpliqués
mieux comprendre cet équilibre peut constituer une première étape vers une approche plus globale de la santé.
C’est précisément l’objectif du test de l’état inflammatoire proposé sur Alixxa.fr : aider chacun à découvrir si son organisme évolue dans un terrain plutôt équilibré… ou dans un contexte inflammatoire susceptible d’influencer le bien-être au quotidien.
En quelques jours, ce test permet d’obtenir une vision plus claire de son profil inflammatoire et d’envisager des ajustements personnalisés pour retrouver un meilleur équilibre.
Le terrain inflammatoire n’est pas une fatalité.
Il est modulable.
Mesurable.
Optimisable.
Faire tester son état inflammatoire, c’est :
- reprendre le contrôle
- transformer la prévention en action concrète
- passer d’une approche passive à une stratégie éclairée
Parce que la santé cellulaire commence par la connaissance.

Je veux en savoir plus à propos de la façon de tester mon état inflammatoire et de connaitre la méthode pour rétablir cet équilibre vital. Je clique ici pour accéder à l’information!
Les 12 signes d’une inflammation chronique

Les 12 signes d’une inflammation chronique que votre corps vous envoie
L’inflammation est un mécanisme naturel de défense du corps. Lorsqu’elle est aiguë, elle aide l’organisme à lutter contre une infection ou à réparer un tissu blessé.
Mais lorsqu’elle devient chronique et silencieuse, elle peut s’installer progressivement dans l’organisme et perturber de nombreux équilibres biologiques.
Les chercheurs parlent alors d’inflammation chronique de bas grade.
Contrairement à l’inflammation aiguë, elle ne provoque pas toujours de symptômes évidents. Pourtant, elle peut influencer de nombreux processus physiologiques pendant des années.
Certaines personnes vivent avec un terrain inflammatoire sans en avoir conscience.
Cependant, le corps peut parfois envoyer des signaux discrets.
1. Une fatigue persistante
Une fatigue inhabituelle ou persistante peut parfois être liée à une activation chronique du système immunitaire.
Lorsque l’organisme produit en continu des molécules inflammatoires, il peut mobiliser davantage d’énergie pour maintenir l’équilibre interne.
2. Un brouillard cérébral
Certaines personnes décrivent une sensation de cerveau embrumé.
Cela peut se traduire par :
- difficulté à se concentrer
- lenteur cognitive
- troubles de la mémoire à court terme
Plusieurs chercheurs s’intéressent au rôle possible des cytokines inflammatoires dans ces phénomènes.
3. Des douleurs diffuses
L’inflammation peut parfois se manifester par des douleurs musculaires ou articulaires diffuses.
Ces douleurs ne sont pas toujours localisées et peuvent varier d’un jour à l’autre.
4. Une récupération difficile
Après un effort physique ou une maladie, certaines personnes constatent que leur récupération est plus lente qu’auparavant.
L’inflammation chronique peut parfois perturber les mécanismes de réparation de l’organisme.
5. Des troubles digestifs
Le système digestif est étroitement lié au système immunitaire.
Un terrain inflammatoire peut parfois s’accompagner de :
- ballonnements
- inconfort digestif
- digestion difficile
6. Des infections plus fréquentes
Lorsque le système immunitaire est constamment sollicité par une inflammation chronique, il peut devenir moins efficace face à certaines infections.
Certaines personnes peuvent alors remarquer des infections plus fréquentes.
7. Une prise de poids inexpliquée
L’inflammation chronique est étroitement liée aux mécanismes métaboliques.
Elle peut parfois influencer :
- la régulation de l’insuline
- le stockage des graisses
- le métabolisme énergétique
8. Des troubles du sommeil
Un sommeil de mauvaise qualité peut lui-même favoriser l’inflammation.
Mais l’inflammation chronique peut aussi perturber certains cycles hormonaux liés au sommeil.
9. Une sensibilité accrue au stress
Le stress chronique peut amplifier les mécanismes inflammatoires dans l’organisme.
Certaines personnes ressentent alors une fatigue nerveuse ou une sensibilité émotionnelle accrue.
10. Une peau plus sensible
La peau est souvent un reflet de l’état interne de l’organisme.
Un terrain inflammatoire peut parfois se manifester par :
- rougeurs
- irritations
- problèmes cutanés récurrents
11. Des difficultés de concentration
Lorsque l’inflammation affecte certains processus biologiques, elle peut influencer la clarté mentale et la capacité de concentration.
12. Une sensation générale de déséquilibre
Parfois, les signes sont simplement diffus :
- manque d’énergie
- récupération lente
- sensation que “le corps fonctionne moins bien”
Ces signaux ne permettent pas d’établir un diagnostic, mais ils peuvent refléter un terrain inflammatoire déséquilibré.
Le problème : l’inflammation est souvent invisible
L’un des défis majeurs de l’inflammation chronique est qu’elle peut évoluer pendant 10 à 20 ans sans symptômes majeurs.
Pendant cette période, l’organisme peut produire en continu de petites quantités de molécules inflammatoires.
C’est pourquoi certains chercheurs considèrent l’inflammation chronique comme l’un des facteurs silencieux des maladies modernes.
Peut-on mesurer son inflammation ?
Aujourd’hui, il est possible d’obtenir une indication sur son terrain inflammatoire grâce à certains marqueurs biologiques.
L’un des indicateurs les plus étudiés est l’équilibre entre les oméga-6 et les oméga-3 dans le sang.
Lorsque cet équilibre est perturbé, l’organisme peut produire davantage de molécules pro-inflammatoires.
Et vous, où en est votre inflammation ?
Beaucoup de personnes attendent l’apparition de symptômes pour agir.
Mais la prévention consiste aussi à comprendre son terrain biologique avant l’apparition des problèmes.
Un test sanguin simple permet aujourd’hui d’évaluer l’équilibre en acides gras de votre organisme, un indicateur intéressant du terrain inflammatoire.
👉 Faire le test de l’état inflammatoire
“La plupart des gens découvrent leur niveau d’inflammation trop tard.
Les plus prudents commencent par le mesurer.”

Score d’inflammation : découvrez votre niveau en 30 secondes
Beaucoup de personnes vivent avec une inflammation chronique silencieuse sans le savoir.
Pourtant, certains signaux du quotidien peuvent refléter un terrain inflammatoire déséquilibré.
Prenez 30 secondes pour faire ce mini bilan.
Comptez simplement 1 point pour chaque réponse « oui ».
1️⃣ Vous ressentez régulièrement une fatigue persistante
même après une nuit de sommeil ?
2️⃣ Vous avez parfois l’impression d’avoir
du mal à vous concentrer ou un brouillard cérébral ?
3️⃣ Vous souffrez occasionnellement de
douleurs diffuses, musculaires ou articulaires ?
4️⃣ Vous récupérez difficilement
après un effort physique ou une infection ?
5️⃣ Vous consommez peu de poissons gras
ou d’aliments riches en oméga-3 ?
6️⃣ Votre alimentation contient souvent
des aliments transformés ou des huiles végétales riches en oméga-6 ?
Résultat
0 à 1 point
Votre terrain inflammatoire semble probablement équilibré, mais il reste toujours intéressant de le vérifier objectivement.
2 à 3 points
Votre organisme pourrait présenter un terrain inflammatoire modéré.
4 points ou plus
Votre équilibre inflammatoire pourrait être déséquilibré, et il pourrait être utile d’en savoir plus.
Et si vous mesuriez réellement votre inflammation ?
Les sensations ne suffisent pas toujours à comprendre ce qui se passe dans l’organisme.
Aujourd’hui, un test sanguin simple permet d’évaluer l’équilibre entre oméga-6 et oméga-3, un indicateur clé du terrain inflammatoire.
Cette mesure permet d’obtenir une photographie objective de votre état inflammatoire.
Et parfois, cette information peut être le premier pas vers un meilleur équilibre de santé.
Faites le point sur votre état inflammatoire
Si vous souhaitez savoir où vous en êtes aujourd’hui, vous pouvez réaliser un test permettant d’évaluer votre équilibre en oméga-6 et oméga-3.
👉 Faire le test de l’état inflammatoire
“Plus de 95 % des personnes testées découvrent un déséquilibre en oméga-6 / oméga-3.”

Chaque organisme est unique, et le niveau d’inflammation varie d’une personne à l’autre.
En remplissant notre formulaire de contact, vous pouvez bénéficier d’une évaluation personnalisée de votre terrain inflammatoire par un test sanguin, réalisée à partir de critères physiologiques clés.
Nous vous orienterons vers des solutions naturelles de haute qualité, adaptées à votre profil, afin de rééquilibrer durablement votre physiologie, soutenir les mécanismes naturels de résolution de l’inflammation et prévenir son entretien dans le temps.
Livre Blanc de l’Inflammation de bas grade : Télécharger pdf
Guide pratique du test Omega 6 Omega 3 : Télécharger pdf
[forminator_form id= »394″]
Herpès et inflammation chronique
Herpès et inflammation chronique : un lien souvent ignoré
Les virus de l’herpès sont extrêmement répandus dans la population mondiale. On estime que plus de 80 % des adultes hébergent au moins un virus herpétique à l’état latent.
Parmi les plus connus :
- HSV-1 : herpès labial
- HSV-2 : herpès génital
- EBV : virus d’Epstein-Barr
- CMV : cytomégalovirus
- VZV : virus varicelle-zona
Une fois contractés, ces virus restent à vie dans l’organisme, cachés dans certaines cellules nerveuses ou immunitaires.
Mais leur réactivation n’est pas aléatoire. Elle dépend souvent de l’état inflammatoire global du corps.
Comprendre ce lien permet d’expliquer pourquoi certaines personnes souffrent de poussées d’herpès répétées, de fatigue chronique ou de troubles inflammatoires persistants.
L’herpès : un virus opportuniste lié au terrain
Les virus herpétiques ont une caractéristique biologique particulière : ils peuvent rester silencieux pendant des années, puis se réactiver lorsque le terrain devient favorable.
Plusieurs facteurs déclencheurs sont connus :
- stress chronique
- fatigue importante
- infection concomitante
- déficit immunitaire
- inflammation systémique
Lorsque l’organisme est soumis à une inflammation chronique de bas grade, certaines molécules inflammatoires (cytokines) peuvent favoriser la réactivation virale.
Parmi ces molécules :
- IL-6
- TNF-α
- interférons inflammatoires
Ces cytokines modifient l’activité des cellules immunitaires et peuvent réveiller des virus latents dans l’organisme.
L’inflammation chronique favorise la réactivation des virus
L’inflammation chronique de bas grade est aujourd’hui considérée comme le terrain commun de nombreuses maladies modernes :
- maladies cardiovasculaires
- diabète de type 2
- troubles neurodégénératifs
- fatigue chronique
- maladies auto-immunes
Dans cet environnement biologique perturbé :
- le système immunitaire devient moins efficace
- certaines réponses inflammatoires restent constamment activées
- les virus latents peuvent profiter de cette faiblesse
Plusieurs travaux scientifiques ont montré que les virus herpétiques utilisent l’inflammation comme signal biologique de réactivation.
En d’autres termes :
plus l’inflammation est élevée, plus le virus peut se réactiver facilement.
Les virus herpétiques peuvent eux-mêmes entretenir l’inflammation
La relation fonctionne dans les deux sens.
Lorsque le virus se réactive, il stimule lui-même la production de molécules inflammatoires.
Cela peut créer un véritable cercle vicieux biologique :
virus latent → réactivation → inflammation → nouvelle réactivation
Certaines recherches ont même montré que des virus comme Epstein-Barr ou CMV cytomégalovirus peuvent contribuer à maintenir une inflammation chronique durable.
Ce phénomène est étudié dans plusieurs pathologies :
- fatigue chronique
- maladies auto-immunes
- troubles neurologiques
- inflammations systémiques persistantes
Le rôle de l’équilibre des acides gras dans cette inflammation
L’un des facteurs majeurs de l’inflammation chronique moderne est le déséquilibre entre oméga-6 et oméga-3.
Dans l’alimentation occidentale actuelle, le ratio peut atteindre :
15:1 à 25:1
alors que l’équilibre physiologique se situe autour de :
3:1
Or les oméga-6 en excès favorisent la production de molécules pro-inflammatoires appelées eicosanoïdes.
Ces médiateurs peuvent :
- stimuler l’inflammation chronique
- perturber l’immunité
- favoriser la réactivation virale
À l’inverse, les oméga-3 participent à la production de résolvines et protectines, molécules impliquées dans la résolution de l’inflammation.
Un terrain mieux équilibré peut donc contribuer à réduire l’environnement inflammatoire dans lequel les virus prospèrent.

Pourquoi mesurer son inflammation peut être utile
L’inflammation chronique est souvent silencieuse pendant des années.
On ne la ressent pas forcément immédiatement, mais elle peut favoriser :
- infections récurrentes
- fatigue persistante
- troubles métaboliques
- inflammations chroniques
C’est pourquoi certains tests sanguins permettent aujourd’hui d’évaluer l’état inflammatoire global du corps, notamment via l’analyse de l’équilibre en acides gras.
Comprendre son terrain biologique peut aider à :
- identifier un déséquilibre inflammatoire
- ajuster son alimentation
- soutenir son système immunitaire
Conclusion
Les virus herpétiques et l’inflammation chronique entretiennent souvent une relation bidirectionnelle complexe.
Un terrain inflammatoire peut favoriser la réactivation des virus latents, tandis que ces virus peuvent eux-mêmes contribuer à maintenir un état inflammatoire durable.
Dans ce contexte, mieux comprendre et mesurer son état inflammatoire peut représenter une étape intéressante pour agir sur le terrain biologique global.

Chaque organisme est unique, et le niveau d’inflammation varie d’une personne à l’autre.
En remplissant notre formulaire de contact, vous pouvez bénéficier d’une évaluation personnalisée de votre terrain inflammatoire par un test sanguin, réalisée à partir de critères physiologiques clés.
Nous vous orienterons vers des solutions naturelles de haute qualité, adaptées à votre profil, afin de rééquilibrer durablement votre physiologie, soutenir les mécanismes naturels de résolution de l’inflammation et prévenir son entretien dans le temps.
Livre Blanc de l’Inflammation de bas grade : Télécharger pdf
Guide pratique du test Omega 6 Omega 3 : Télécharger pdf
[forminator_form id= »394″]