Reconnection Equilibre Harmonie
Quand le corps retrouve son harmonie
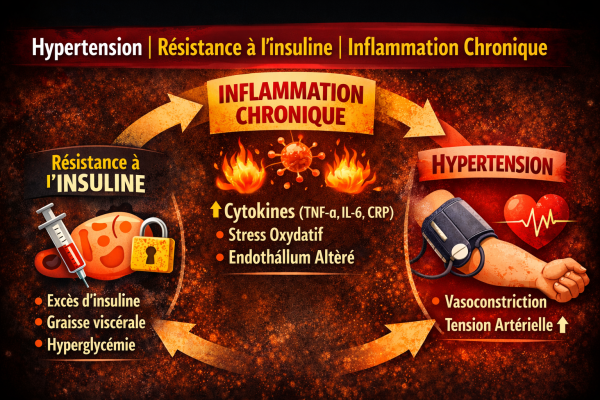
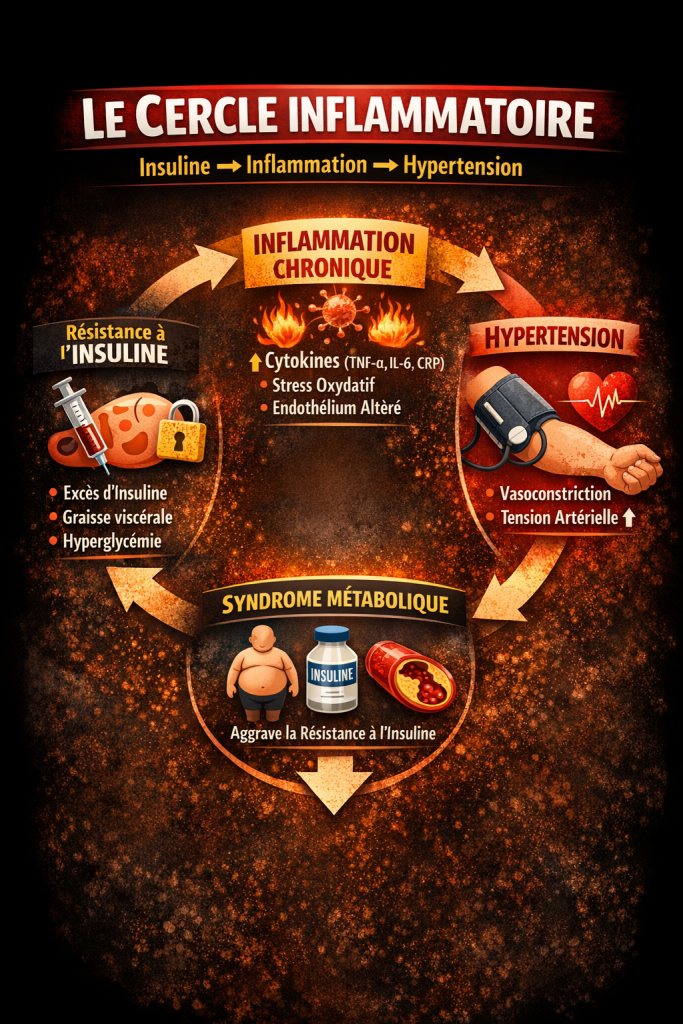
Inflammation et microbiote intestinal
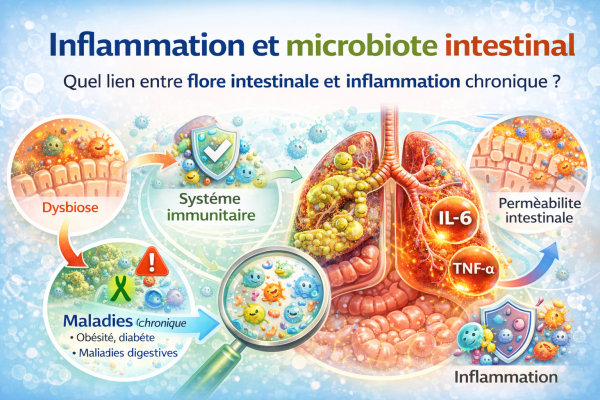
Quel lien entre la flore intestinale et l’inflammation chronique ?
Depuis quelques années, le microbiote intestinal est devenu un sujet majeur de recherche en santé. Les scientifiques découvrent progressivement que cet écosystème complexe de micro-organismes joue un rôle essentiel dans de nombreux processus biologiques.
Parmi ces processus, l’un des plus étudiés aujourd’hui concerne le lien entre microbiote intestinal et inflammation chronique.
De plus en plus d’études suggèrent que l’équilibre de la flore intestinale pourrait influencer l’état inflammatoire de l’organisme et participer au développement de nombreuses maladies chroniques.
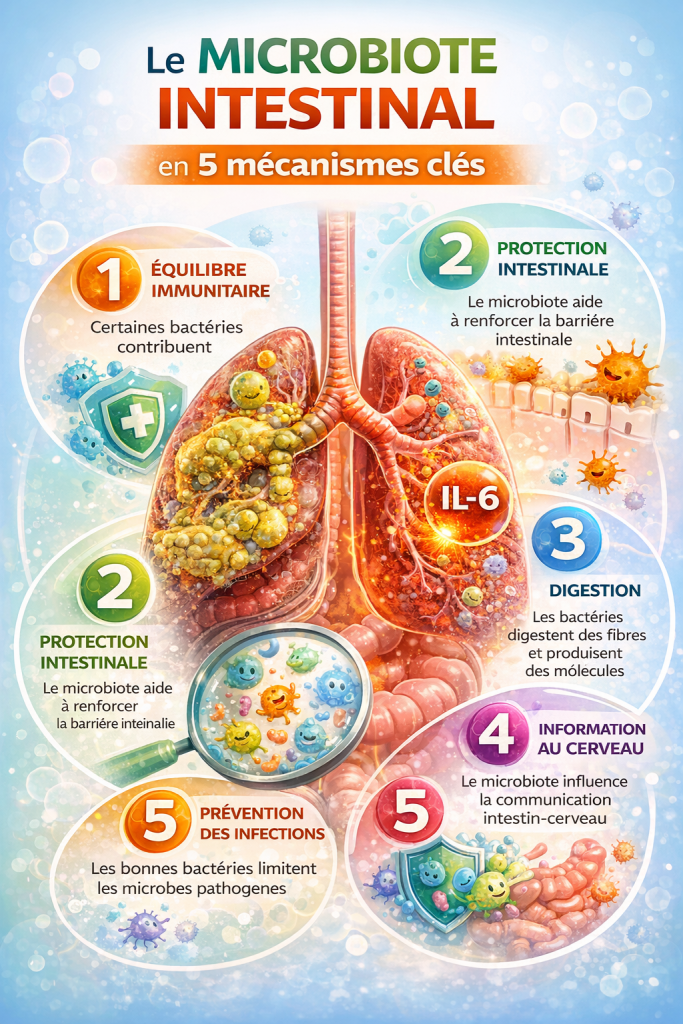
Qu’est-ce que le microbiote intestinal ?
Le microbiote intestinal correspond à l’ensemble des micro-organismes présents dans notre tube digestif.
Il est composé de :
- bactéries
- virus
- levures
- micro-organismes divers
On estime que l’intestin humain abrite plusieurs dizaines de milliers de milliards de bactéries, appartenant à plusieurs centaines d’espèces différentes.
Cet écosystème joue un rôle important dans plusieurs fonctions :
- digestion de certains nutriments
- production de vitamines
- régulation du système immunitaire
- protection contre certains agents pathogènes
Lorsque cet équilibre est maintenu, le microbiote contribue au bon fonctionnement de l’organisme.
Microbiote et système immunitaire
L’intestin représente l’un des plus grands centres immunitaires du corps humain.
On estime qu’environ 70 % des cellules du système immunitaire sont localisées dans le système digestif.
Le microbiote intestinal joue un rôle majeur dans l’apprentissage et la régulation du système immunitaire.
Certaines bactéries intestinales participent notamment à la production de molécules anti-inflammatoires qui contribuent à maintenir l’équilibre immunitaire.
Lorsque cet équilibre est perturbé, le système immunitaire peut devenir plus réactif et favoriser des processus inflammatoires.
Dysbiose : lorsque l’équilibre intestinal est perturbé
Les chercheurs utilisent le terme dysbiose pour décrire un déséquilibre du microbiote intestinal.
Cette dysbiose peut se traduire par :
- une diminution de certaines bactéries bénéfiques
- une augmentation de bactéries pro-inflammatoires
- une réduction de la diversité microbienne
Plusieurs facteurs peuvent contribuer à cette perturbation :
- alimentation déséquilibrée
- consommation excessive d’aliments ultra-transformés
- stress chronique
- antibiotiques
- perturbations environnementales
Lorsque cet équilibre est altéré, la barrière intestinale peut également devenir plus fragile.
Perméabilité intestinale et inflammation
L’intestin joue normalement le rôle de barrière entre le contenu digestif et l’organisme.
Lorsque cette barrière fonctionne correctement, elle empêche certaines substances de pénétrer dans la circulation sanguine.
Mais lorsque la muqueuse intestinale est fragilisée, certaines molécules peuvent traverser plus facilement la paroi digestive.
Ce phénomène est parfois appelé augmentation de la perméabilité intestinale.
Certaines molécules issues de bactéries intestinales peuvent alors activer le système immunitaire et favoriser une réponse inflammatoire.
Plusieurs chercheurs étudient aujourd’hui le rôle potentiel de ce phénomène dans l’inflammation chronique de bas grade.
Microbiote et maladies chroniques
De nombreuses recherches explorent actuellement les liens entre microbiote intestinal et différentes pathologies.
Parmi les maladies étudiées :
- maladies inflammatoires de l’intestin
- obésité
- diabète de type 2
- maladies cardiovasculaires
- certaines maladies neurologiques
Les scientifiques observent que ces pathologies sont souvent associées à des modifications du microbiote intestinal et à une augmentation de certains marqueurs inflammatoires.
Cependant, la relation entre microbiote et maladie est complexe et fait encore l’objet de nombreuses recherches.
Le rôle de l’alimentation dans l’équilibre du microbiote
L’alimentation joue un rôle essentiel dans la composition du microbiote intestinal.
Certains nutriments peuvent favoriser le développement de bactéries bénéfiques.
Par exemple :
- fibres alimentaires
- légumes
- fruits
- aliments fermentés
Ces aliments peuvent contribuer à la production d’acides gras à chaîne courte, des molécules connues pour leurs effets anti-inflammatoires.
À l’inverse, une alimentation riche en produits ultra-transformés et pauvre en fibres peut modifier la composition du microbiote.
Microbiote et équilibre oméga-3 / oméga-6
Les chercheurs s’intéressent également à l’impact des acides gras sur l’inflammation et le microbiote intestinal.
Les acides gras oméga-3 sont étudiés pour leur rôle dans la modulation des processus inflammatoires.
Certaines recherches suggèrent qu’ils pourraient également influencer la composition du microbiote intestinal.
L’équilibre entre oméga-3 et oméga-6 est donc un sujet d’intérêt dans l’étude des mécanismes inflammatoires.
Pourquoi le microbiote est au cœur de la recherche sur l’inflammation
La compréhension du microbiote intestinal a profondément transformé la vision scientifique de la santé humaine.
Les chercheurs considèrent aujourd’hui que l’intestin joue un rôle central dans plusieurs systèmes :
- système immunitaire
- métabolisme
- communication intestin-cerveau
- régulation de l’inflammation
Cette vision explique pourquoi le microbiote intestinal est devenu un domaine majeur de recherche en médecine.
Comprendre l’état inflammatoire de l’organisme
L’inflammation chronique de bas grade est un phénomène qui peut évoluer silencieusement pendant de nombreuses années.
Plusieurs facteurs peuvent influencer cet état inflammatoire :
- alimentation
- équilibre lipidique
- microbiote intestinal
- métabolisme
Certaines analyses biologiques permettent aujourd’hui d’évaluer différents biomarqueurs associés à ces processus.
Ces indicateurs peuvent contribuer à mieux comprendre l’état physiologique global de l’organisme.
Conclusion
Le microbiote intestinal joue un rôle essentiel dans la régulation du système immunitaire et dans l’équilibre de l’organisme.
Les recherches scientifiques montrent qu’un déséquilibre du microbiote peut être associé à une augmentation des processus inflammatoires.
Bien que ces mécanismes soient encore étudiés, ils illustrent l’importance croissante accordée au microbiote dans la compréhension des maladies chroniques et de l’inflammation.
Comprendre l’équilibre intestinal et l’état inflammatoire de l’organisme constitue aujourd’hui un axe majeur de la recherche médicale.
Recherches scientifiques sur le microbiote et l’inflammation
Au cours des dernières années, le microbiote intestinal est devenu l’un des domaines les plus étudiés en médecine. Les chercheurs ont découvert que la composition de la flore intestinale peut influencer de nombreux processus biologiques, notamment l’activité du système immunitaire et les mécanismes inflammatoires.
Plusieurs études scientifiques suggèrent qu’un déséquilibre du microbiote intestinal — appelé dysbiose — pourrait favoriser l’activation de voies inflammatoires impliquées dans de nombreuses maladies chroniques.
Microbiote et inflammation systémique
Une étude publiée dans la revue scientifique Nature Reviews Immunology souligne le rôle central du microbiote dans la régulation du système immunitaire.
Les chercheurs expliquent que certaines bactéries intestinales produisent des métabolites capables d’influencer l’activité des cellules immunitaires et de moduler les réponses inflammatoires de l’organisme.
Lorsque cet équilibre microbien est perturbé, ces mécanismes de régulation peuvent être altérés et contribuer à l’apparition d’une inflammation chronique de bas grade.
Dysbiose et maladies métaboliques
Des recherches publiées dans Science ont montré que des modifications du microbiote intestinal peuvent être associées à des troubles métaboliques tels que l’obésité et le diabète de type 2.
Les scientifiques ont observé que certaines bactéries intestinales peuvent influencer :
- la régulation du métabolisme énergétique
- la sensibilité à l’insuline
- la production de médiateurs inflammatoires
Ces observations renforcent l’hypothèse selon laquelle la dysbiose pourrait participer au développement de l’inflammation chronique.
Perméabilité intestinale et activation immunitaire
D’autres études ont mis en évidence le rôle de la perméabilité intestinale dans les processus inflammatoires.
Selon des travaux publiés dans Cell Host & Microbe, certaines molécules issues de bactéries intestinales peuvent traverser la barrière intestinale lorsque celle-ci est altérée.
Ces molécules peuvent alors activer certaines cellules immunitaires et déclencher une réponse inflammatoire systémique.
Ce mécanisme est actuellement étudié dans plusieurs pathologies chroniques.
Microbiote et production de molécules anti-inflammatoires
Le microbiote intestinal joue également un rôle important dans la production d’acides gras à chaîne courte, notamment :
- le butyrate
- le propionate
- l’acétate
Ces molécules, produites lors de la fermentation des fibres alimentaires par certaines bactéries intestinales, sont étudiées pour leurs effets anti-inflammatoires potentiels.
Une revue scientifique publiée dans The Lancet Gastroenterology & Hepatology souligne que ces métabolites pourraient contribuer à maintenir l’équilibre immunitaire et à limiter certains processus inflammatoires.
Une piste majeure de la recherche médicale
L’étude du microbiote intestinal ouvre aujourd’hui de nouvelles perspectives dans la compréhension des maladies chroniques.
De nombreuses équipes scientifiques explorent actuellement les interactions complexes entre :
- microbiote intestinal
- système immunitaire
- métabolisme
- inflammation chronique
Ces recherches pourraient contribuer à mieux comprendre les mécanismes biologiques impliqués dans l’apparition de nombreuses pathologies.
FAQ : microbiote intestinal et inflammation
L’intestin peut-il provoquer de l’inflammation dans l’organisme ?
Oui, l’intestin joue un rôle central dans la régulation du système immunitaire. Lorsque le microbiote intestinal est déséquilibré, certaines bactéries peuvent favoriser l’activation de mécanismes inflammatoires. Ce phénomène peut contribuer à une inflammation chronique de bas grade, impliquée dans plusieurs maladies modernes.
Qu’est-ce que la dysbiose intestinale ?
La dysbiose correspond à un déséquilibre du microbiote intestinal. Elle se caractérise généralement par une diminution de certaines bactéries bénéfiques et une augmentation de bactéries potentiellement pro-inflammatoires. Cette perturbation peut influencer le système immunitaire et favoriser certains processus inflammatoires.
Quels sont les signes possibles d’un microbiote intestinal déséquilibré ?
Un microbiote intestinal perturbé peut parfois être associé à différents symptômes digestifs ou métaboliques, tels que :
- ballonnements
- troubles digestifs
- fatigue persistante
- inconfort intestinal
Cependant, ces symptômes peuvent avoir de nombreuses causes et doivent toujours être interprétés dans un contexte global de santé.
Quels aliments favorisent un microbiote intestinal équilibré ?
Certains aliments sont connus pour soutenir la diversité du microbiote intestinal, notamment :
- les légumes riches en fibres
- les fruits
- les légumineuses
- les aliments fermentés
- les céréales complètes
Les fibres alimentaires servent notamment de substrat pour certaines bactéries intestinales bénéfiques.
Le microbiote intestinal peut-il influencer l’inflammation chronique ?
De nombreuses recherches suggèrent que la composition du microbiote intestinal peut influencer l’activité du système immunitaire. Certaines bactéries intestinales produisent des molécules capables de moduler les réponses inflammatoires. Lorsque cet équilibre est perturbé, cela pourrait contribuer à l’apparition d’une inflammation chronique de bas grade.
Quel est le lien entre microbiote intestinal et système immunitaire ?
Le microbiote intestinal participe à l’éducation du système immunitaire. Les bactéries intestinales interagissent avec les cellules immunitaires présentes dans la paroi digestive et peuvent influencer la production de certaines molécules inflammatoires ou anti-inflammatoires.

Chaque organisme est unique, et le niveau d’inflammation varie d’une personne à l’autre.
En remplissant notre formulaire de contact, vous pouvez bénéficier d’une évaluation personnalisée de votre terrain inflammatoire par un test sanguin, réalisée à partir de critères physiologiques clés.
Nous vous orienterons vers des solutions naturelles de haute qualité, adaptées à votre profil, afin de rééquilibrer durablement votre physiologie, soutenir les mécanismes naturels de résolution de l’inflammation et prévenir son entretien dans le temps.
Livre Blanc de l’Inflammation de bas grade : Télécharger pdf
Guide pratique du test Omega 6 Omega 3 : Télécharger pdf
Mucoviscidose et inflammation chronique
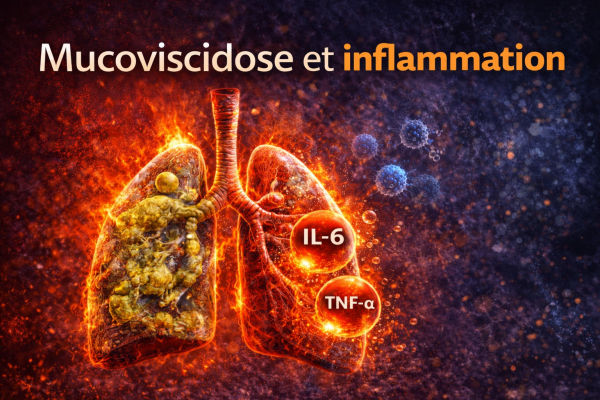
Quel rôle joue l’inflammation dans cette maladie génétique ?
La mucoviscidose est une maladie génétique complexe qui touche principalement les poumons, le système digestif et certaines glandes de l’organisme. Elle est connue pour provoquer l’accumulation d’un mucus épais dans les voies respiratoires et dans plusieurs organes.
Mais au-delà de ce phénomène bien connu, la recherche scientifique montre qu’un autre mécanisme joue un rôle central dans l’évolution de la maladie : l’inflammation chronique.
Comprendre ce phénomène permet de mieux saisir pourquoi certaines maladies évoluent de manière progressive et pourquoi l’inflammation est aujourd’hui étudiée comme un mécanisme biologique fondamental dans de nombreuses pathologies.
Le gène CFTR au cœur de la mucoviscidose
La mucoviscidose est causée par une mutation du gène CFTR.
Ce gène contrôle le transport du chlore et de l’eau à travers les membranes cellulaires.
Lorsque ce mécanisme fonctionne mal :
- les sécrétions deviennent plus épaisses
- le mucus s’accumule dans les organes
- les voies respiratoires peuvent se retrouver obstruées
Les poumons sont particulièrement vulnérables à ce phénomène.
Cette accumulation de mucus favorise alors un environnement propice aux infections et déclenche une réaction inflammatoire persistante.

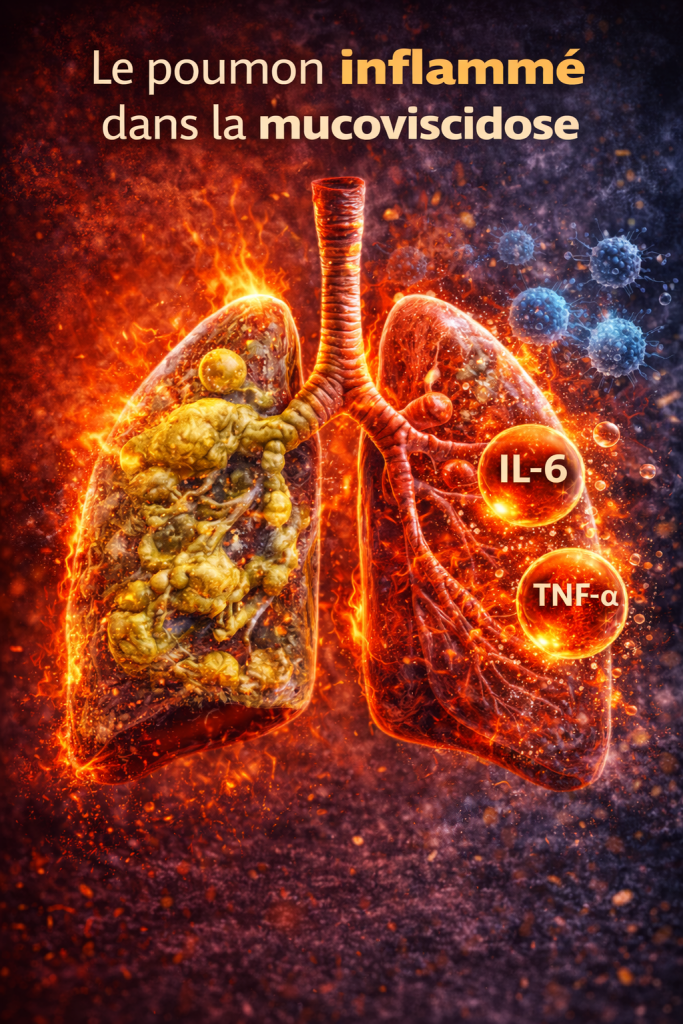
Une inflammation pulmonaire intense
Chez les personnes atteintes de mucoviscidose, les chercheurs observent une activation importante du système immunitaire dans les voies respiratoires.
Les cellules immunitaires libèrent alors des molécules appelées cytokines inflammatoires, notamment :
- interleukine-6 (IL-6)
- interleukine-8 (IL-8)
- TNF-α
Ces molécules sont également impliquées dans de nombreuses maladies liées à l’inflammation chronique de bas grade, comme les maladies métaboliques ou cardiovasculaires.
Cependant, dans la mucoviscidose, l’inflammation est souvent plus intense et localisée, en particulier dans les poumons.
Une inflammation parfois présente avant les infections
Un élément particulièrement intéressant mis en évidence par certaines recherches est que l’inflammation pulmonaire peut apparaître très tôt, parfois avant même l’installation d’infections bactériennes importantes.
Cela suggère que l’inflammation n’est pas seulement une conséquence des infections, mais qu’elle pourrait être liée directement au dysfonctionnement du gène CFTR.
Cette réaction inflammatoire permanente contribue progressivement aux lésions pulmonaires observées dans la maladie.
Le rôle du stress oxydatif
De nombreuses études ont également montré que les personnes atteintes de mucoviscidose présentent souvent un niveau élevé de stress oxydatif.
Ce phénomène correspond à un déséquilibre entre :
- la production de radicaux libres
- les défenses antioxydantes de l’organisme
Lorsque ce déséquilibre persiste, il peut amplifier l’inflammation et contribuer aux dommages cellulaires.
Le stress oxydatif est également impliqué dans de nombreuses maladies chroniques modernes.
L’importance du microbiote intestinal
La recherche récente s’intéresse aussi au rôle du microbiote intestinal dans la mucoviscidose.
Plusieurs études montrent que les patients présentent fréquemment :
- une dysbiose intestinale
- une inflammation digestive
- une modification de la perméabilité intestinale
Ces perturbations peuvent favoriser une inflammation systémique, c’est-à-dire une inflammation qui dépasse les seuls poumons.
Le rôle des acides gras et de l’équilibre oméga-3 / oméga-6
Un autre aspect étudié concerne le profil lipidique des patients atteints de mucoviscidose.
Certaines recherches ont observé chez ces patients :
- un excès relatif d’acides gras oméga-6
- un déficit en oméga-3
Or ces acides gras jouent un rôle important dans la production de médiateurs inflammatoires appelés eicosanoïdes.
Les oméga-6 peuvent favoriser la production de médiateurs pro-inflammatoires, tandis que les oméga-3 participent à la synthèse de molécules impliquées dans la résolution de l’inflammation.
C’est pourquoi plusieurs équipes de recherche ont étudié l’effet d’une supplémentation en oméga-3 chez les personnes atteintes de mucoviscidose.
Peut-on comparer cette inflammation à l’inflammation de bas grade ?
L’inflammation observée dans la mucoviscidose n’est pas exactement la même que celle observée dans les maladies métaboliques liées au mode de vie.
Dans les maladies modernes comme :
- le diabète de type 2
- l’obésité
- les maladies cardiovasculaires
on observe généralement une inflammation de bas grade, diffuse et progressive.
Dans la mucoviscidose, l’inflammation est souvent plus intense et localisée, notamment dans les poumons.
Cependant, plusieurs mécanismes biologiques sont communs :
- production de cytokines inflammatoires
- stress oxydatif
- perturbation du microbiote
- déséquilibre lipidique
Ces similitudes expliquent pourquoi l’inflammation est aujourd’hui considérée comme un processus central dans de nombreuses maladies.
L’inflammation : un mécanisme clé dans de nombreuses pathologies
Les recherches des dernières décennies ont profondément changé la manière dont les scientifiques comprennent les maladies chroniques.
De plus en plus d’études suggèrent que l’inflammation joue un rôle important dans l’évolution de nombreuses pathologies.
Comprendre l’état inflammatoire de l’organisme devient donc un élément important pour mieux appréhender les mécanismes de la santé et de la maladie.
Pourquoi mesurer certains biomarqueurs peut être utile
Aujourd’hui, certaines analyses biologiques permettent d’évaluer différents marqueurs liés à l’inflammation ou à l’équilibre métabolique.
Ces biomarqueurs peuvent donner des indications sur :
- l’état inflammatoire de l’organisme
- l’équilibre lipidique
- certains processus métaboliques
Dans un contexte de prévention, ces informations peuvent aider à mieux comprendre l’état physiologique global de l’organisme.
Conclusion
La mucoviscidose est une maladie génétique complexe dont l’origine réside dans une mutation du gène CFTR.
Cependant, la recherche montre clairement que l’inflammation chronique joue un rôle majeur dans l’évolution de la maladie, notamment au niveau des poumons.
Les mécanismes observés — cytokines inflammatoires, stress oxydatif, déséquilibre lipidique ou perturbation du microbiote — illustrent à quel point l’inflammation est un processus biologique central.
Ces observations renforcent l’intérêt scientifique croissant pour l’étude de l’inflammation dans de nombreuses pathologies.
Comprendre et évaluer l’état inflammatoire de l’organisme pourrait ainsi constituer une étape importante dans l’approche moderne de la santé.

Chaque organisme est unique, et le niveau d’inflammation varie d’une personne à l’autre.
En remplissant notre formulaire de contact, vous pouvez bénéficier d’une évaluation personnalisée de votre terrain inflammatoire par un test sanguin, réalisée à partir de critères physiologiques clés.
Nous vous orienterons vers des solutions naturelles de haute qualité, adaptées à votre profil, afin de rééquilibrer durablement votre physiologie, soutenir les mécanismes naturels de résolution de l’inflammation et prévenir son entretien dans le temps.
Livre Blanc de l’Inflammation de bas grade : Télécharger pdf
Guide pratique du test Omega 6 Omega 3 : Télécharger pdf
Inflammation et l’équilibre oméga-6 / oméga-3

Inflammation et oméga-3 : pourquoi l’équilibre oméga-6 / oméga-3 est essentiel pour votre santé
Introduction
L’inflammation est un mécanisme biologique indispensable à la survie. Lorsqu’une infection, une blessure ou une agression survient, le système immunitaire déclenche une réponse inflammatoire destinée à protéger l’organisme et à favoriser la réparation des tissus.
Dans un contexte normal, cette inflammation est temporaire et bénéfique.
Cependant, de plus en plus de recherches montrent qu’une inflammation qui persiste dans le temps peut devenir problématique. Cette inflammation chronique de bas grade est aujourd’hui associée à un grand nombre de maladies modernes.
Parmi les facteurs qui influencent fortement cette inflammation, l’équilibre entre les acides gras oméga-6 et oméga-3 joue un rôle central.
Or, cet équilibre est profondément perturbé dans l’alimentation occidentale actuelle.
Comprendre le lien entre inflammation et oméga-3 permet non seulement d’améliorer son hygiène de vie, mais aussi de prendre conscience de l’importance de mesurer son terrain inflammatoire réel.
L’inflammation : un mécanisme vital devenu problématique
L’inflammation aiguë : une réaction protectrice
L’inflammation est avant tout un mécanisme de défense naturel.
Lorsque l’organisme détecte :
- une infection
- une blessure
- une toxine
- une agression cellulaire
le système immunitaire active plusieurs processus :
- augmentation du flux sanguin
- recrutement de cellules immunitaires
- libération de molécules inflammatoires
Cette réaction permet :
- d’éliminer les agents pathogènes
- de réparer les tissus
- de restaurer l’équilibre de l’organisme
Dans ce contexte, l’inflammation est indispensable à la guérison.
L’inflammation chronique : un déséquilibre silencieux
Le problème apparaît lorsque l’inflammation ne s’éteint plus complètement.
On parle alors d’inflammation chronique de bas grade.
Contrairement à l’inflammation aiguë, elle est souvent :
- silencieuse
- progressive
- difficile à détecter
Elle peut persister pendant des années sans symptôme évident.
Aujourd’hui, la recherche associe l’inflammation chronique à de nombreuses pathologies :
- maladies cardiovasculaires
- diabète de type 2
- maladies neurodégénératives
- maladies auto-immunes
- douleurs chroniques
- fatigue persistante
L’un des facteurs majeurs qui influence cette inflammation est la composition des membranes cellulaires, en particulier leur teneur en acides gras oméga-6 et oméga-3.
Oméga-6 et oméga-3 : des acteurs clés de l’inflammation
Les acides gras essentiels
Les oméga-6 et les oméga-3 sont des acides gras polyinsaturés essentiels.
Cela signifie que le corps humain ne peut pas les fabriquer.
Ils doivent donc être apportés par l’alimentation.
Ces acides gras sont intégrés dans les membranes de toutes les cellules du corps, notamment :
- cellules immunitaires
- cellules nerveuses
- cellules musculaires
- cellules du système cardiovasculaire
Ils influencent directement la communication cellulaire et les processus inflammatoires.
Le rôle des oméga-6
Les oméga-6 participent à plusieurs fonctions biologiques importantes.
Cependant, certains dérivés des oméga-6 peuvent produire des médiateurs pro-inflammatoires, notamment :
- prostaglandines inflammatoires
- leucotriènes
Ces molécules jouent un rôle utile lors d’une infection ou d’une blessure.
Mais lorsqu’elles sont produites en excès, elles peuvent entretenir une inflammation chronique.
Le rôle des oméga-3
Les oméga-3, en particulier EPA et DHA, ont des effets différents.
Ils participent à la production de molécules appelées :
- résolvines
- protectines
- maresines
Ces substances contribuent à :
- limiter l’inflammation
- favoriser sa résolution
- protéger les tissus
Les oméga-3 sont donc considérés comme anti-inflammatoires et régulateurs.
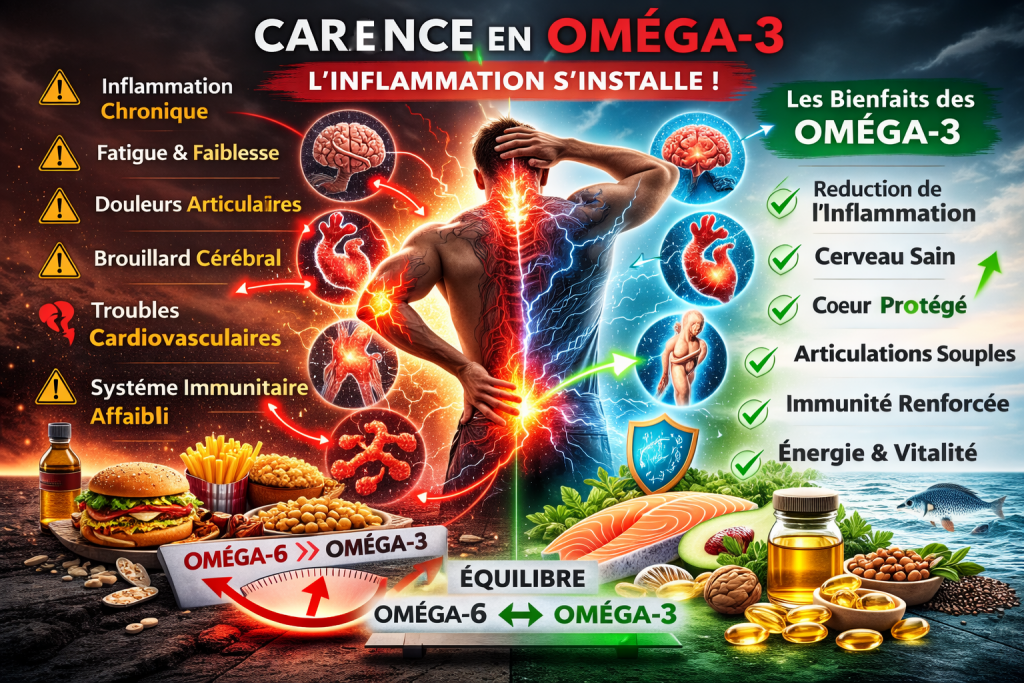
L’équilibre oméga-6 / oméga-3 : un facteur déterminant
Le point essentiel n’est pas seulement la quantité d’oméga-3 consommée.
C’est le rapport entre oméga-6 et oméga-3.
Ce ratio influence directement la balance entre :
- médiateurs pro-inflammatoires
- médiateurs anti-inflammatoires
Le ratio dans l’alimentation ancestrale
Les études sur les populations traditionnelles suggèrent que le ratio historique se situait autour de :
1:1 à 3:1
Cela signifie qu’il y avait environ autant d’oméga-6 que d’oméga-3 dans l’alimentation.
Dans ces conditions, l’organisme maintient un équilibre inflammatoire optimal.
Le ratio dans l’alimentation moderne
Aujourd’hui, dans les pays occidentaux, ce ratio a profondément changé.
Il peut atteindre :
15:1 à 30:1
Cette situation est liée à plusieurs facteurs :
- forte consommation d’huiles végétales riches en oméga-6
- aliments ultra-transformés
- consommation insuffisante de poissons gras
- déséquilibre alimentaire global
Ce déséquilibre favorise un terrain pro-inflammatoire.
L’inflammation silencieuse : le problème invisible
L’un des défis majeurs de l’inflammation chronique est qu’elle n’est pas toujours perceptible immédiatement.
De nombreuses personnes vivent pendant des années avec un terrain inflammatoire élevé.
Certains signes peuvent apparaître :
- fatigue persistante
- douleurs articulaires
- troubles de la concentration
- récupération lente
- sensibilité accrue au stress
Mais ces symptômes sont souvent attribués à d’autres causes.
C’est pourquoi l’inflammation chronique est parfois appelée “l’inflammation silencieuse”.
Oméga-3 et maladies inflammatoires
De nombreuses recherches ont exploré l’impact des oméga-3 sur différentes pathologies.
Les oméga-3 ont été étudiés dans le cadre de :
- maladies cardiovasculaires
- polyarthrite rhumatoïde
- troubles métaboliques
- maladies neurodégénératives
- maladies inflammatoires chroniques
Dans plusieurs études, un apport plus élevé en oméga-3 est associé à :
- une diminution des marqueurs inflammatoires
- une meilleure régulation immunitaire
- une amélioration de certains symptômes inflammatoires
Ces résultats ont conduit de nombreux chercheurs à s’intéresser davantage à la composition lipidique des membranes cellulaires.
Pourquoi l’alimentation seule ne suffit pas à connaître son équilibre
Beaucoup de personnes pensent qu’il suffit de manger du poisson ou de prendre des compléments pour améliorer leur équilibre en oméga-3.
Mais la réalité est plus complexe.
Deux personnes ayant la même alimentation peuvent présenter des profils lipidiques très différents.
Plusieurs facteurs influencent cet équilibre :
- le métabolisme individuel
- l’absorption digestive
- l’activité enzymatique
- l’alimentation globale
- le mode de vie
C’est pourquoi il est souvent difficile de savoir si l’organisme dispose réellement d’un équilibre optimal en acides gras.
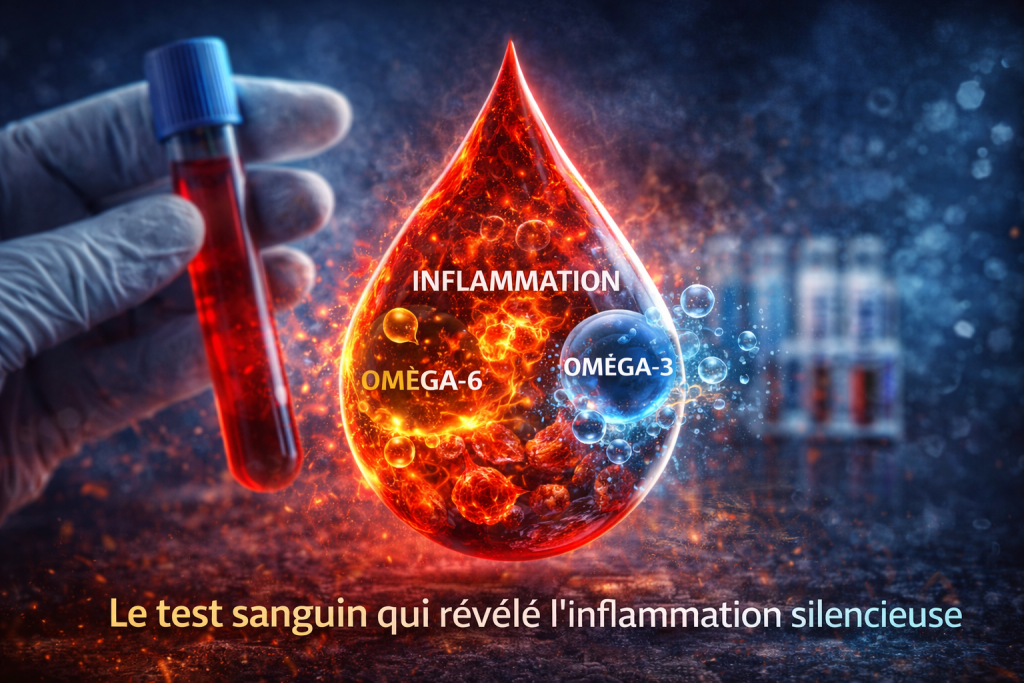
Mesurer son terrain inflammatoire
Aujourd’hui, il est possible d’évaluer cet équilibre grâce à l’analyse des acides gras dans les membranes cellulaires.
Ce type de test permet de mesurer :
- le niveau d’oméga-3
- le niveau d’oméga-6
- le ratio entre ces deux familles d’acides gras
Contrairement à une simple estimation alimentaire, cette analyse fournit une mesure biologique objective.
Elle permet de mieux comprendre :
- son état inflammatoire de fond
- la qualité des membranes cellulaires
- l’équilibre lipidique global

Pourquoi cette information est précieuse
Connaître son ratio oméga-6 / oméga-3 permet d’obtenir une vision beaucoup plus précise de son terrain biologique.
Cette information peut aider à :
- identifier un déséquilibre inflammatoire
- adapter son alimentation
- ajuster sa stratégie nutritionnelle
- suivre l’évolution de son équilibre dans le temps
Dans une approche de santé préventive, cette mesure peut devenir un outil de compréhension essentiel.
Comment améliorer l’équilibre oméga-6 / oméga-3
Plusieurs stratégies peuvent contribuer à améliorer ce ratio.
Augmenter l’apport en oméga-3
Les principales sources d’oméga-3 sont :
- poissons gras (sardine, maquereau, saumon)
- huile de poisson
- certaines algues
- graines de lin
- noix
Les oméga-3 marins EPA et DHA sont particulièrement importants.
Réduire l’excès d’oméga-6
Les oméga-6 sont présents en grande quantité dans :
- certaines huiles végétales
- aliments industriels
- produits ultra-transformés
Rééquilibrer son alimentation peut contribuer à améliorer le ratio.
Suivre l’évolution de son équilibre
L’équilibre des membranes cellulaires évolue lentement.
Il faut généralement plusieurs mois pour observer un changement significatif.
C’est pourquoi certaines personnes choisissent de suivre leur ratio dans le temps.
L’importance de la prise de conscience
La plupart des gens ignorent totalement leur état inflammatoire réel.
Ils peuvent penser que tout va bien simplement parce qu’ils ne ressentent pas de symptômes majeurs.
Pourtant, l’inflammation chronique peut évoluer silencieusement pendant des années.
Comprendre le rôle des oméga-3 dans la régulation de l’inflammation constitue souvent la première étape vers une meilleure prise de conscience.
Et parfois, la question la plus importante devient :
Quel est réellement mon équilibre oméga-6 / oméga-3 aujourd’hui ?
Preuves scientifiques : ce que dit la recherche sur les oméga-3 et l’inflammation
L’intérêt des oméga-3 dans la régulation de l’inflammation est étudié depuis plusieurs décennies. Les chercheurs ont montré que les acides gras oméga-3, notamment EPA (acide eicosapentaénoïque) et DHA (acide docosahexaénoïque), participent à la production de molécules appelées résolvines et protectines, impliquées dans la résolution de l’inflammation.
Ces composés jouent un rôle important dans la régulation de nombreux processus biologiques.
Influence sur les médiateurs inflammatoires
Plusieurs travaux scientifiques ont montré que les oméga-3 peuvent influencer la production de médiateurs inflammatoires.
Une étude publiée dans le Journal of Lipid Research a démontré que les oméga-3 peuvent réduire la production de certaines molécules pro-inflammatoires issues de l’acide arachidonique, un dérivé des oméga-6.
Cela contribue à rééquilibrer la réponse inflammatoire de l’organisme.
Rôle du ratio oméga-6 / oméga-3
Le chercheur Dr Artemis P. Simopoulos, spécialiste mondial de la nutrition lipidique, a largement documenté l’importance du ratio oméga-6 / oméga-3.
Ses travaux montrent que :
- l’alimentation ancestrale présentait un ratio proche de 1:1
- l’alimentation occidentale actuelle atteint souvent 15:1 à 20:1
Selon ses recherches, ce déséquilibre pourrait favoriser l’augmentation des processus inflammatoires dans l’organisme.
Études sur les maladies inflammatoires
De nombreuses recherches ont exploré l’impact des oméga-3 dans différentes pathologies.
Des études ont observé des effets potentiels sur :
- la polyarthrite rhumatoïde
- certaines maladies cardiovasculaires
- les troubles métaboliques
- certaines maladies inflammatoires chroniques
Dans plusieurs cas, un apport plus élevé en oméga-3 est associé à :
- une diminution de certains marqueurs inflammatoires
- une amélioration de certains symptômes inflammatoires
Importance des membranes cellulaires
Les oméga-3 et oméga-6 sont intégrés dans les membranes de toutes les cellules du corps.
La composition de ces membranes influence :
- la communication cellulaire
- les réactions immunitaires
- la production de médiateurs inflammatoires
C’est pourquoi certains chercheurs considèrent aujourd’hui le ratio oméga-6 / oméga-3 comme un biomarqueur important de l’équilibre inflammatoire.
FAQ – Questions fréquentes sur le test oméga-6 / oméga-3
Qu’est-ce que le ratio oméga-6 / oméga-3 ?
Le ratio oméga-6 / oméga-3 correspond à l’équilibre entre deux familles d’acides gras essentiels présents dans les membranes cellulaires. Cet équilibre influence la production de molécules impliquées dans les processus inflammatoires.
Un ratio plus équilibré est généralement associé à une meilleure régulation de l’inflammation.
Pourquoi mesurer son ratio oméga-6 / oméga-3 ?
L’alimentation moderne peut entraîner un excès d’oméga-6 et un manque d’oméga-3.
Mesurer ce ratio permet :
- d’évaluer son terrain inflammatoire
- de comprendre son équilibre cellulaire
- d’adapter son alimentation si nécessaire
Cette mesure apporte une information objective que l’on ne peut pas obtenir uniquement en observant son alimentation.
Comment se déroule le test oméga-6 / oméga-3 ?
Le test se réalise généralement à partir d’une petite goutte de sang prélevée au bout du doigt.
L’échantillon est ensuite analysé en laboratoire afin de mesurer les acides gras présents dans les membranes cellulaires.
Les résultats permettent d’obtenir un ratio oméga-6 / oméga-3 personnalisé.
Combien de temps faut-il pour améliorer son ratio ?
Les membranes cellulaires se renouvellent progressivement.
Selon les individus et les changements nutritionnels, une amélioration du ratio peut généralement être observée sur plusieurs mois.
Certaines personnes choisissent donc de suivre leur ratio régulièrement.
Quels aliments sont riches en oméga-3 ?
Les principales sources alimentaires d’oméga-3 sont :
- les poissons gras (sardines, maquereaux, saumon)
- les graines de lin
- les noix
- certaines huiles végétales
- certaines algues
Les oméga-3 marins EPA et DHA sont particulièrement étudiés pour leurs effets sur l’inflammation.
Peut-on avoir un mauvais ratio même en mangeant sainement ?
Oui.
Deux personnes ayant une alimentation similaire peuvent avoir un profil lipidique différent.
Cela dépend notamment :
- du métabolisme individuel
- de l’absorption digestive
- de facteurs génétiques
- du mode de vie
C’est pourquoi certaines personnes choisissent de mesurer directement leur ratio.
Pourquoi parle-t-on d’inflammation silencieuse ?
L’inflammation chronique peut se développer lentement sans provoquer de symptômes immédiats.
Elle peut rester présente pendant des années avant que certains signes apparaissent.
Cette inflammation de bas grade est parfois appelée inflammation silencieuse.
Conclusion
L’inflammation joue un rôle central dans de nombreux processus biologiques.
Si elle est indispensable à la défense de l’organisme, elle peut aussi devenir problématique lorsqu’elle persiste de manière chronique.
Parmi les nombreux facteurs qui influencent cette inflammation, l’équilibre entre les acides gras oméga-6 et oméga-3 occupe une place essentielle.
Or, l’alimentation moderne a profondément perturbé cet équilibre.
Comprendre ce mécanisme permet non seulement d’adopter une meilleure hygiène de vie, mais aussi de prendre conscience de l’importance de mesurer son terrain inflammatoire réel.
Car dans bien des cas, la première étape vers l’amélioration de la santé consiste simplement à mieux connaître l’état biologique de son organisme.
Et, si vous testiez votre état inflammatoire ?
Chaque organisme est unique, et le niveau d’inflammation varie d’une personne à l’autre.
En remplissant notre formulaire de contact, vous pouvez bénéficier d’une évaluation personnalisée de votre terrain inflammatoire par un test sanguin, réalisée à partir de critères physiologiques clés.
Nous vous orienterons vers des solutions naturelles de haute qualité, adaptées à votre profil, afin de rééquilibrer durablement votre physiologie, soutenir les mécanismes naturels de résolution de l’inflammation et prévenir son entretien dans le temps.
👉 Prenez contact dès maintenant et découvrez une approche personnalisée pour restaurer l’équilibre biologique et protéger votre santé sur le long terme.
Enoncez clairement votre motivation, vos raisons dans ce message. Une réponse rapide vous sera adressée. >>>

[forminator_form id= »394″]
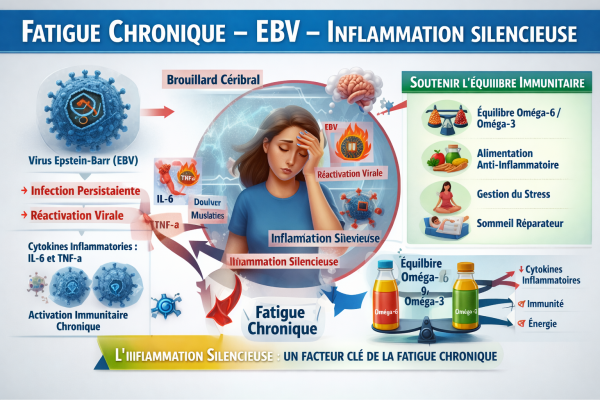
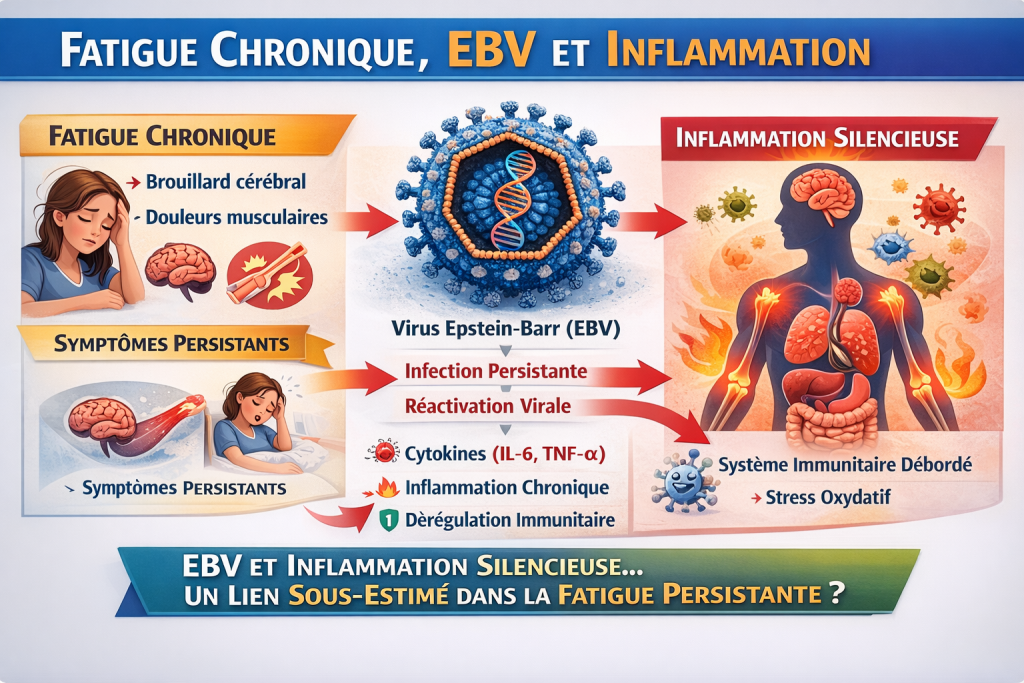
Maladie de Lyme et inflammation chronique

Maladie de Lyme et inflammation chronique : le rôle souvent ignoré du déséquilibre oméga-6 / oméga-3
Introduction
La maladie de Lyme, causée par la bactérie Borrelia burgdorferi et transmise par les tiques, est aujourd’hui reconnue pour sa complexité.
Chez certaines personnes, les symptômes disparaissent après traitement. Chez d’autres, ils persistent sous forme de fatigue chronique, douleurs articulaires, troubles neurologiques ou inflammations diffuses.
Pourquoi ces différences ?
Une piste de plus en plus étudiée concerne le terrain inflammatoire de l’organisme, et en particulier l’équilibre entre les acides gras oméga-6 et oméga-3 dans les membranes cellulaires.
Ce rapport joue un rôle clé dans la régulation de l’inflammation, un mécanisme central dans la maladie de Lyme.
Lyme : une maladie fortement liée à l’inflammation
Lorsque l’organisme rencontre la bactérie responsable de la maladie de Lyme, le système immunitaire déclenche une réaction inflammatoire pour tenter de la combattre.
Cette inflammation est normalement temporaire et bénéfique.
Mais chez certaines personnes, elle peut devenir chronique et dysrégulée.
Plusieurs études suggèrent que :
- l’inflammation persistante contribue aux douleurs articulaires
- elle peut entretenir les symptômes neurologiques
- elle peut maintenir un état de fatigue chronique
Le problème n’est donc pas seulement l’infection initiale, mais aussi la manière dont l’organisme gère l’inflammation.
L’équilibre oméga-6 / oméga-3 : un régulateur majeur de l’inflammation
Les membranes de toutes nos cellules sont constituées d’acides gras. Parmi eux, deux familles jouent un rôle fondamental :
- les oméga-6, généralement pro-inflammatoires
- les oméga-3, aux propriétés anti-inflammatoires et régulatrices
Ces deux types d’acides gras doivent rester en équilibre.
Historiquement, l’alimentation humaine présentait un ratio proche de 1:1 à 3:1.
Aujourd’hui, dans les pays occidentaux, ce ratio atteint souvent :
15:1, 20:1 voire plus.
Autrement dit, l’organisme reçoit beaucoup trop d’oméga-6 et trop peu d’oméga-3.
Ce déséquilibre peut favoriser :
- l’inflammation chronique
- les troubles immunitaires
- les douleurs articulaires
- certaines maladies inflammatoires
Autant de mécanismes impliqués dans les symptômes persistants de la maladie de Lyme.
Pourquoi certaines personnes développent des symptômes persistants ?
Dans le cas de Lyme, plusieurs facteurs peuvent influencer l’évolution :
- l’état du système immunitaire
- la charge bactérienne
- la santé mitochondriale
- le niveau d’inflammation systémique
Si l’organisme se trouve déjà dans un état inflammatoire élevé, il peut avoir plus de difficulté à retrouver l’équilibre après l’infection.
C’est pourquoi certains chercheurs s’intéressent aujourd’hui à l’environnement métabolique et inflammatoire du patient, et notamment à son profil lipidique.
L’inflammation est souvent invisible
L’un des défis majeurs est que l’inflammation chronique est souvent silencieuse.
On peut se sentir :
- fatigué
- douloureux
- moins concentré
- sensible au stress
sans savoir que ces symptômes peuvent être liés à un déséquilibre biologique profond.
Le problème est que la majorité des personnes ignorent complètement leur état inflammatoire réel.
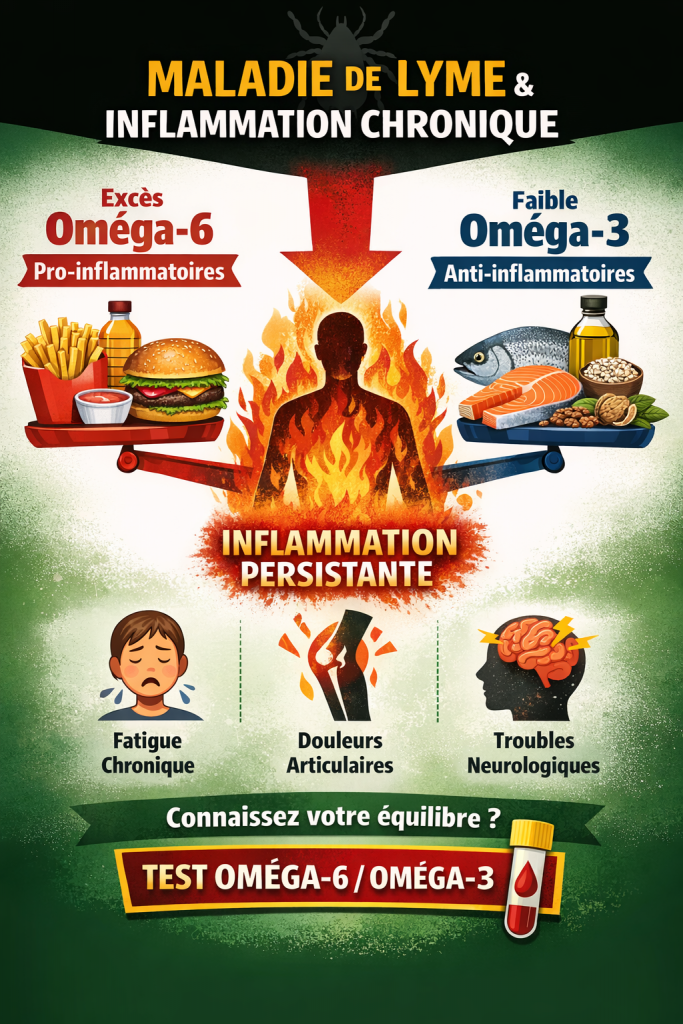
Le test oméga-6 / oméga-3 : une mesure concrète de votre terrain inflammatoire
Heureusement, il existe aujourd’hui un moyen simple de mesurer cet équilibre : le test d’équilibre oméga-6 / oméga-3.
Ce type d’analyse permet d’évaluer :
- la composition des membranes cellulaires
- le ratio entre acides gras pro-inflammatoires et anti-inflammatoires
- l’état inflammatoire de fond de l’organisme
Contrairement à une simple estimation alimentaire, ce test fournit une mesure objective et personnalisée.
Il devient alors possible de :
- comprendre son terrain biologique
- identifier un déséquilibre
- mettre en place une stratégie nutritionnelle adaptée
Retrouver un équilibre inflammatoire
Lorsqu’un déséquilibre est identifié, plusieurs actions peuvent aider à rétablir un meilleur ratio :
- augmenter l’apport en oméga-3 marins (EPA et DHA)
- réduire certains excès d’oméga-6 alimentaires
- améliorer la qualité globale de l’alimentation
- suivre l’évolution du ratio dans le temps
L’objectif est simple : ramener l’organisme vers un état anti-inflammatoire plus équilibré.
Pour les personnes confrontées à des maladies inflammatoires chroniques — comme certaines formes persistantes de la maladie de Lyme — cette approche peut représenter une étape essentielle dans la compréhension de leur terrain biologique.
Prendre conscience de son état inflammatoire
La question n’est donc pas seulement :
“Ai-je la maladie de Lyme ?”
Mais aussi :
“Quel est mon état inflammatoire réel ?”
Car deux personnes exposées au même agent infectieux peuvent évoluer très différemment selon leur équilibre biologique interne.
Connaître son ratio oméga-6 / oméga-3 permet d’obtenir une information précieuse sur ce terrain.
Et parfois, la première étape vers l’amélioration de la santé commence simplement par une prise de conscience.
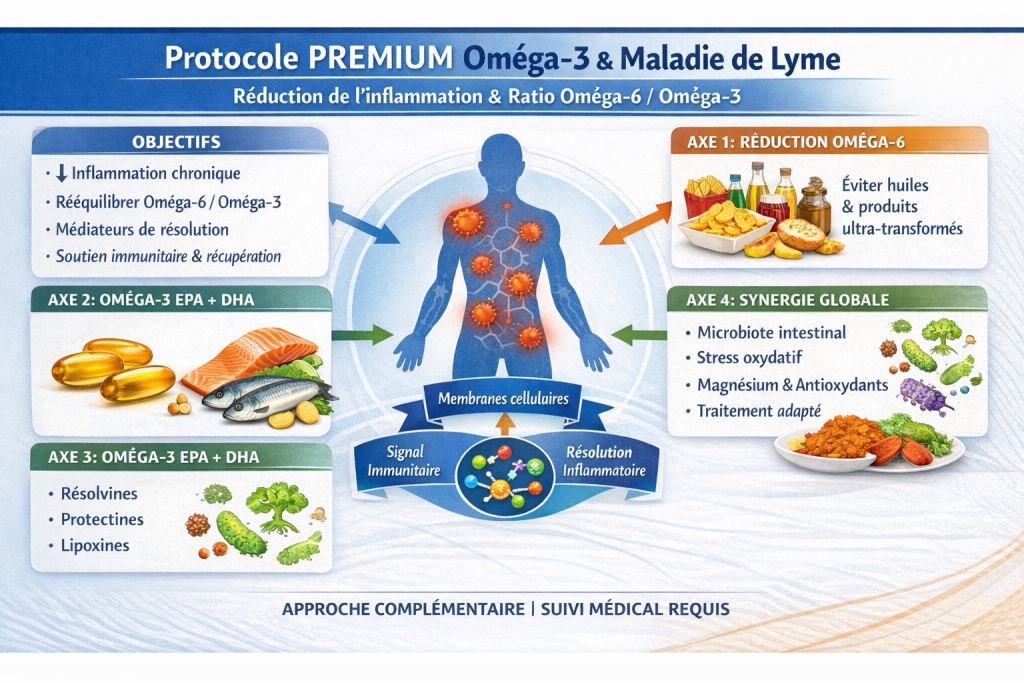
PROTOCOLE PREMIUM
Oméga-3 & Inflammation dans la Maladie de Lyme
Version complète avec posologies + timing
OBJECTIFS DU PROTOCOLE
- Réduire l’inflammation chronique
- Rééquilibrer le ratio oméga-6 / oméga-3
- Favoriser la résolution de l’inflammation (résolvines)
- Soutenir l’immunité et la récupération
STRUCTURE GLOBALE (3 PILIERS)
1. Réduction des oméga-6 (pro-inflammatoires)
2. Augmentation ciblée des oméga-3 (EPA/DHA)
3. Activation des médiateurs de résolution
TIMING QUOTIDIEN OPTIMISÉ
MATIN (à jeun ou petit-déjeuner)
Oméga-3 (EPA/DHA)
- Dose : 15 ml EPA + DHA
- Forme recommandée :
- triglycérides naturels ou phospholipides
👉 Effets :
- amorce anti-inflammatoire
- stabilisation immunitaire
Vitamine D3
- Dose : 2 000 à 4 000 UI / jour
- À adapter selon bilan sanguin
👉 Rôle :
- modulation immunitaire
- synergie avec oméga-3
Curcumine biodisponible
- Dose : 2 400 mg / 8ml
- Avec pipérine ou forme liposomale
👉 Rôle :
- inhibition NF-κB (voie inflammatoire clé)
MIDI
Oméga-3 (2ème prise)
- Dose : 15 ml EPA + DHA
👉 Permet :
- maintien des niveaux plasmatiques
- effet anti-inflammatoire continu
Alimentation thérapeutique
À privilégier :
- poissons gras (sardine, maquereau)
- légumes riches en polyphénols
- huile d’olive
À éviter strictement :
- huiles de tournesol, maïs, soja
- produits ultra-transformés
SOIR
Oméga-3 (optionnel si inflammation élevée)
- Dose : 10 ml EPA + DHA
👉 Indiqué si :
- douleurs nocturnes
- inflammation persistante
Magnésium
- Dose : 600 mg
- Forme : bisglycinate ou malate
👉 Rôle :
- relaxation
- réduction du stress inflammatoire
Antioxydant complémentaire
Option :
- NAC : 600 mg
ou - Glutathion liposomal
👉 Rôle :
- réduction du stress oxydatif associé à Lyme
POSOLOGIE GLOBALE RÉSUMÉE
| Complément | Dose journalière |
|---|---|
| Oméga-3 (EPA+DHA) avec test état inflammatoire | 12 ml / jour |
| Vitamine D3K2 | 20 000 UI = 4 gouttes |
| Curcumine | 2 400 mg = 8 ml |
| Magnésium | 600 mg = 2 gélules |
| NAC (option) | 600 mg |
| Probiotiques avec test microbiote | 2 dosettes + eau |
DURÉE DU PROTOCOLE
- Minimum : 8 à 12 semaines
- Optimal : 3 à 6 mois
👉 Les membranes cellulaires mettent plusieurs semaines à se modifier
CONTRE-INDICATIONS / PRÉCAUTIONS
- anticoagulants (interaction avec oméga-3)
- chirurgie programmée
- grossesse (adapter doses)
OPTIMISATION AVANCÉE
À ajouter selon profil :
- résolvines (si disponibles)
- régime anti-inflammatoire strict type méditerranéen
- correction du microbiote intestinal
SYNTHÈSE STRATÉGIQUE
👉 L’objectif n’est pas seulement de “réduire l’inflammation”
👉 mais de reprogrammer la réponse inflammatoire
Les oméga-3 agissent à 3 niveaux :
- membrane cellulaire
- signalisation immunitaire
- résolution active de l’inflammation
Ce protocole s’appuie sur les mécanismes biologiques fondamentaux de l’inflammation lipidique impliquée dans la maladie de Lyme. Il constitue une stratégie complémentaire avancée visant à restaurer un terrain anti-inflammatoire durable.
AVERTISSEMENT MÉDICAL
Ce protocole est une approche complémentaire basée sur les données scientifiques disponibles concernant l’inflammation et les acides gras.
Il ne remplace en aucun cas un traitement médical prescrit pour la maladie de Lyme
Inflammation chronique, cancer et déséquilibre oméga-6 / oméga-3

Inflammation chronique, cancer et déséquilibre oméga-6 / oméga-3 : comprendre le lien acido-basique
Une inflammation silencieuse au cœur des maladies modernes
Les maladies inflammatoires majeures — maladies cardiovasculaires, diabète de type 2, maladies auto-immunes, troubles neurodégénératifs et cancer — partagent un dénominateur commun : une inflammation chronique de bas grade.
Depuis les travaux fondateurs de Rudolf Virchow au XIXᵉ siècle jusqu’aux recherches contemporaines de Paul M. Ridker et Philip C. Calder, la littérature scientifique confirme que l’inflammation systémique est un facteur clé dans l’initiation et la progression tumorale.
Mais un facteur nutritionnel souvent sous-estimé joue un rôle central : le déséquilibre entre les oméga-6 et les oméga-3, capable d’entretenir un terrain pro-inflammatoire et d’influencer l’équilibre acido-basique cellulaire.
Oméga-6 / Oméga-3 : un rapport déterminant
1️⃣ Le rôle biologique des oméga-6
Les oméga-6 (notamment l’acide linoléique et l’acide arachidonique) sont essentiels. Cependant, en excès, ils favorisent la production d’eicosanoïdes pro-inflammatoires (prostaglandines série 2, leucotriènes série 4).
Dans les sociétés occidentales, le ratio oméga-6 / oméga-3 dépasse fréquemment 15:1 à 20:1, alors que le ratio physiologique estimé serait proche de 2:1 à 4:1 (Simopoulos, 2002).
2️⃣ Le rôle protecteur des oméga-3
Les oméga-3 (EPA, DHA) :
- réduisent la synthèse des médiateurs inflammatoires
- favorisent la production de résolvines et protectines (résolution active de l’inflammation)
- modulent l’expression génique via NF-κB
- améliorent la fluidité membranaire
Les travaux de Artemis P. Simopoulos ont largement documenté l’impact du ratio lipidique sur les maladies inflammatoires chroniques.
Inflammation et terrain acido-basique : un cercle vicieux
L’inflammation chronique modifie l’environnement cellulaire :
- augmentation du stress oxydatif
- production accrue de cytokines (IL-6, TNF-α)
- altération mitochondriale
- acidification du microenvironnement tissulaire
Microenvironnement tumoral et acidose
Le phénomène décrit par Otto Warburg — métabolisme glycolytique accru des cellules cancéreuses — conduit à une production élevée de lactate et à une acidification locale.
Cette acidose favorise :
- l’invasion tumorale
- la résistance aux traitements
- l’angiogenèse
- l’évasion immunitaire
Un terrain inflammatoire entretenu par un excès d’oméga-6 amplifie cette dynamique en activant les voies COX-2, PGE2 et NF-κB, toutes impliquées dans la cancérogenèse (Coussens & Werb, Nature 2002).
Lien scientifique entre ratio oméga-6 / oméga-3 et cancer
Plusieurs méta-analyses montrent :
- Une consommation élevée d’oméga-6 est associée à un risque accru de certains cancers (sein, colorectal).
- Une consommation élevée d’EPA/DHA est associée à une réduction du risque ou à une amélioration du pronostic.
Les mécanismes identifiés :
- Modulation de la prolifération cellulaire
- Induction de l’apoptose
- Réduction de l’angiogenèse
- Diminution de l’inflammation systémique
Les publications dans Cancer Research, The American Journal of Clinical Nutrition et Nature Reviews Cancer confirment le rôle du métabolisme lipidique dans la progression tumorale.

Déséquilibre lipidique et maladies inflammatoires majeures
Au-delà du cancer, un ratio oméga-6 / oméga-3 élevé est corrélé à :
- Maladies cardiovasculaires
- Syndrome métabolique
- Polyarthrite rhumatoïde
- Maladies inflammatoires chroniques intestinales
- Dépression inflammatoire
L’étude CANTOS (Ridker et al., NEJM 2017) démontre qu’en réduisant l’inflammation indépendamment du cholestérol, on diminue aussi l’incidence des cancers pulmonaires — preuve que l’inflammation est un moteur transversal.
Impact sur l’équilibre acido-basique : clarification scientifique
Il est important de préciser :
- Le pH sanguin est strictement régulé (≈7,35–7,45).
- L’alimentation n’“acidifie” pas directement le sang.
- En revanche, le microenvironnement tissulaire et tumoral peut devenir acide.
Le déséquilibre oméga-6 / oméga-3 n’agit pas comme un “acide alimentaire” mais comme un modulateur inflammatoire, influençant indirectement :
- le stress oxydatif
- la production de lactate
- la dysfonction mitochondriale
- la signalisation cellulaire pro-tumorale
Approche préventive basée sur la littérature scientifique
Optimiser le ratio lipidique
- Réduction des huiles riches en oméga-6 (tournesol, maïs)
- Augmentation des poissons gras (sardines, maquereau, saumon sauvage)
- Apport contrôlé d’EPA/DHA (selon recommandations médicales)
Mesurer plutôt que supposer
Des biomarqueurs comme l’index oméga-3 érythrocytaire permettent d’évaluer objectivement le statut inflammatoire lipidique.
Approche globale
- Activité physique
- Réduction du stress
- Gestion glycémique
- Sommeil réparateur
Conclusion : un levier majeur de terrain biologique
Le déséquilibre oméga-6 / oméga-3 n’est pas un simple détail nutritionnel. Il constitue un facteur déterminant du terrain inflammatoire, influençant :
- le métabolisme cellulaire
- le microenvironnement tumoral
- la progression des maladies chroniques
La recherche moderne confirme que la modulation nutritionnelle des lipides membranaires représente un levier stratégique en prévention et en accompagnement des pathologies inflammatoires majeures.
Pourquoi mesurer son état inflammatoire est une étape essentielle
Face aux données scientifiques reliant inflammation chronique, déséquilibre oméga-6 / oméga-3 et maladies majeures comme le cancer, il ne suffit plus de supposer — il faut mesurer.
L’inflammation de bas grade est souvent silencieuse, sans symptôme apparent pendant des années, tout en favorisant un terrain biologique propice aux dérèglements métaboliques et cellulaires.
Des biomarqueurs validés, tels que la CRP ultrasensible (hs-CRP), l’index oméga-3 érythrocytaire ou le ratio acides gras oméga-6 / oméga-3 dans les membranes cellulaires, permettent d’objectiver l’état inflammatoire réel de l’organisme.
Cette approche personnalisée offre un avantage majeur : mettre en place un programme d’équilibrage ciblé, adapté au profil biologique individuel, visant à restaurer un environnement cellulaire plus résilient, à soutenir la régulation immunitaire et à réduire les facteurs inflammatoires modifiables.
En prévention comme en accompagnement, la mesure constitue la première étape vers une stratégie nutritionnelle éclairée et scientifiquement fondée.
Et si vous arrêtiez de deviner… pour enfin mesurer ?
L’inflammation chronique est silencieuse.
Elle ne fait pas de bruit.
Elle ne prévient pas.
Mais elle agit — parfois pendant des années — avant que les premiers symptômes n’apparaissent.
Aujourd’hui, la science est claire :
le déséquilibre entre oméga-6 et oméga-3 influence directement le terrain inflammatoire, la régulation immunitaire et l’environnement cellulaire.
La vraie question n’est donc pas :
“Est-ce que je mange bien ?”
Mais plutôt :
“Quel est réellement mon état inflammatoire aujourd’hui ?”
Mesurer pour personnaliser
Des biomarqueurs objectifs comme :
- l’index oméga-3 érythrocytaire
- le ratio oméga-6 / oméga-3 membranaire
- la CRP ultrasensible
permettent d’obtenir une photographie précise de votre équilibre lipidique et inflammatoire.
Sans mesure, vous naviguez à l’aveugle.
Avec une mesure, vous disposez d’un point de départ scientifique.

Accéder à un programme d’équilibrage ciblé
Une fois votre statut connu, il devient possible de mettre en place :
✔️ un protocole nutritionnel adapté
✔️ un rééquilibrage oméga-6 / oméga-3 personnalisé
✔️ un suivi objectif dans le temps
✔️ une stratégie de prévention proactive
Il ne s’agit pas d’une approche générique, mais d’un ajustement individualisé basé sur vos propres données biologiques.
La première étape vers un terrain plus résilient
Le terrain inflammatoire n’est pas une fatalité.
Il est modulable.
Mesurable.
Optimisable.
Faire tester son état inflammatoire, c’est :
- reprendre le contrôle
- transformer la prévention en action concrète
- passer d’une approche passive à une stratégie éclairée
Parce que la santé cellulaire commence par la connaissance.